ในช่วงไม่กี่ปีที่ผ่านมา ปัญญาประดิษฐ์ (AI) กำลังกลายเป็นตัวขับเคลื่อนหลักของการเปลี่ยนแปลงในภาคสุขภาพทั่วโลก และประเทศไทยเองก็ก้าวเข้าสู่ยุคที่เทคโนโลยีนี้เริ่มส่งผลชัดเจนต่อการให้บริการทางการแพทย์ ตั้งแต่การอ่านภาพรังสีที่ช่วยเพิ่มความแม่นยำ การคัดกรองผู้ป่วยเบื้องต้นด้วยแชตบ็อต ไปจนถึงการวิเคราะห์ข้อมูลผู้ป่วยจำนวนมหาศาลเพื่อคาดการณ์ความเสี่ยงและปรับแผนการรักษา ตัวอย่างงานวิจัยต่างประเทศชี้ว่า AI สามารถเพิ่มความแม่นยำในการวินิจฉัยภาพรังสีได้ในระดับที่สังเกตได้ (เช่น 10–20% ในบางบริบท) ซึ่งสะท้อนถึงโอกาสและผลกระทบที่เป็นรูปธรรมต่อระบบสุขภาพไทยเมื่อได้รับการออกแบบและนำไปใช้อย่างเหมาะสม
บทความเชิงสอนฉบับนี้จะพาอ่านเจาะลึกทั้งเทคโนโลยีหลัก (เช่น การเรียนรู้ของเครื่อง, การประมวลผลภาษาธรรมชาติ, การมองเห็นด้วยคอมพิวเตอร์) ตัวอย่างการใช้งานจริงในโรงพยาบาลและสตาร์ทอัพไทย กรณีศึกษาที่ลงรายละเอียดถึงขั้นตอนการพัฒนาและการวัดผล ตลอดจนประเด็นกฎหมายและจริยธรรมที่เกี่ยวข้อง เช่น พ.ร.บ. คุ้มครองข้อมูลส่วนบุคคล (PDPA) การขึ้นทะเบียนอุปกรณ์การแพทย์ และความต้องการด้านความโปร่งใสและการอธิบายได้ของโมเดล สุดท้ายเราจะนำเสนอแนวทางปฏิบัติและแผนปฏิบัติงานสำหรับทั้งโรงพยาบาลที่ต้องการเริ่มต้นโครงการนำร่อง และสตาร์ทอัพที่ต้องการสเกลผลิตภัณฑ์ในบริบทของไทย
ไม่ว่าคุณจะเป็นผู้บริหารโรงพยาบาล แพทย์ที่สนใจเทคโนโลยี ผู้พัฒนาซอฟต์แวร์ หรือนักลงทุน บทนำนี้จะเป็นประตูสู่ชุดเนื้อหาที่ให้ทั้งภาพรวมเชิงกลยุทธ์และคู่มือการปฏิบัติจริง เพื่อให้การนำ AI มาใช้ในระบบสุขภาพไทยเป็นไปอย่างปลอดภัย มีประสิทธิภาพ และสร้างประโยชน์สูงสุดต่อผู้ป่วยและสังคม
บทนำ: ทำไม AI จึงสำคัญต่ออนาคตการแพทย์ไทย
บทนำ: ทำไม AI จึงสำคัญต่ออนาคตการแพทย์ไทย
ปัจจุบันปัญญาประดิษฐ์ (AI) กำลังเปลี่ยนโฉมหน้าการแพทย์ทั่วโลกจากการเป็นเครื่องมือช่วยตัดสินใจไปสู่การเป็นส่วนหนึ่งของเวิร์กโฟลว์ทางคลินิกอย่างแท้จริง ทั้งในด้านการวินิจฉัยโรคแบบภาพ (radiology, pathology), การคัดกรองโรคด้วยภาพถ่ายผิวหนัง, การวิเคราะห์ข้อมูลจีโนม และระบบช่วยวางแผนการรักษาแบบเฉพาะบุคคล การศึกษาจำนวนมากรายงานว่าโมเดล AI บางประเภทสามารถทำงานในระดับที่ใกล้เคียงหรือเทียบเท่ากับผู้เชี่ยวชาญในงานเฉพาะด้าน เช่น การอ่านภาพรังสีหรือการคัดกรองมะเร็งผิวหนัง (ตัวอย่างงานวิจัยในวารสารทางการแพทย์ระดับนานาชาติ) ซึ่งหมายความว่า AI สามารถเพิ่มความแม่นยำและลดความแปรปรวนของผลการวินิจฉัยเมื่อผนวกกับการดูแลของบุคลากรทางการแพทย์

ในเชิงตลาด แนวโน้มการลงทุนและการเติบโตของ AI ทางการแพทย์และบริการดูแลทางไกล (telemedicine) มีอัตราที่โดดเด่น รายงานจากสำนักวิจัยเชิงพาณิชย์และองค์กรระหว่างประเทศหลายแห่งระบุว่า ตลาด AI ทางการแพทย์อยู่ในช่วงการเติบโตอย่างรวดเร็ว โดยมีการคาดการณ์อัตราการเติบโตเฉลี่ยต่อปี (CAGR) ในระดับสองหลัก ส่วนบริการ telemedicine ก็เติบโตอย่างต่อเนื่องหลังการระบาดของ COVID‑19 โดยรายงานต่างประเทศหลายฉบับชี้ว่าอัตราเติบโตของตลาด telehealth อยู่ในช่วงประมาณ 20% ขึ้นไปในช่วงหลายปีที่ผ่านมา (แหล่งข้อมูลอาทิ Statista, McKinsey, Fortune Business Insights และรายงานอุตสาหกรรมอื่น ๆ)
เหตุผลที่ประเทศไทยควรเร่งนำ AI มาใช้เชิงยุทธศาสตร์มีทั้งเชิงคุณภาพและเชิงเศรษฐกิจ ได้แก่
- เพิ่มคุณภาพการวินิจฉัยและการรักษา: AI ช่วยลดข้อผิดพลาดและช่วยให้การวินิจฉัยเบื้องต้นแม่นยำขึ้น โดยเฉพาะในพื้นที่ซึ่งขาดผู้เชี่ยวชาญเฉพาะทาง
- ลดเวลาการรอคอยและเพิ่มประสิทธิภาพการให้บริการ: ระบบคัดกรองแบบอัตโนมัติและการนัดตรวจผ่านเทเลเมดิซีนทำให้ผู้ป่วยเข้าถึงการประเมินเบื้องต้นและการรักษาได้เร็วขึ้น ลดคอขวดในโรงพยาบาลที่มีทรัพยากรจำกัด
- ความคุ้มค่าในการลงทุน: การนำ AI ไปใช้ปรับปรุงกระบวนการทำงาน (workflow automation), การจัดการเตียง, และการวางแผนทรัพยากร สามารถลดต้นทุนระยะยาวและเพิ่มผลผลิตของระบบสาธารณสุข
- การเข้าถึงบริการทางการแพทย์อย่างเท่าเทียม: สำหรับประเทศไทยที่มีความเหลื่อมล้ำด้านการกระจายบุคลากรทางการแพทย์ การใช้ telemedicine และ AI ช่วยวินิจฉัยระยะไกลสามารถลดช่องว่างระหว่างเมืองกับชนบท
สรุป การลงทุนใน AI ทางการแพทย์และการขยายบริการ telemedicine ไม่เพียงเป็นทางเลือกด้านเทคโนโลยี แต่เป็นกลยุทธ์เชิงนโยบายที่ตอบโจทย์ทั้งการพัฒนาคุณภาพการรักษา การลดต้นทุนระยะยาว และการขยายการเข้าถึงบริการสุขภาพสำหรับประชากรไทย โดยอาศัยข้อมูลแนวโน้มตลาดและผลลัพธ์เชิงประจักษ์จากต่างประเทศเป็นหลักฐานสนับสนุน การวางนโยบายและการลงทุนเชิงระบบในช่วงเวลานี้จึงมีความสำคัญต่ออนาคตของระบบสาธารณสุขไทยอย่างยิ่ง
ภาพรวมเทคโนโลยี AI ที่ใช้งานจริงในโรงพยาบาล
1. Medical imaging: การประมวลผลภาพทางการแพทย์ (CT, MRI, X‑ray)
หนึ่งในพื้นที่ที่เทคโนโลยี AI ถูกนำไปใช้จริงอย่างแพร่หลายคือการวิเคราะห์ภาพทางการแพทย์ เช่น CT, MRI และ X‑ray โดยเฉพาะงานตรวจจับความผิดปกติ การแบ่งส่วนอวัยวะและความผิดปกติ (segmentation) รวมถึงการวัดปริมาณเชิงปริมาณ (quantification) สำหรับการวางแผนการรักษา เทคโนโลยีหลักที่ใช้คือ convolutional neural networks (CNN) และสถาปัตยกรรมสำหรับ segmentation เช่น U‑Net, Mask R‑CNN รวมถึงโมเดล backbone สมัยใหม่อย่าง ResNet, EfficientNet ที่นิยมใช้เป็นฐานในการพัฒนา

ตัวอย่างการใช้งานจริงประกอบด้วยการตรวจคัดกรองปอดด้วย X‑ray, การแบ่งส่วนเนื้องอกใน MRI เพื่อวางแผนผ่าตัด และการวิเคราะห์ CT เพื่อคัดกรองภาวะเลือดออกหรือ embolism งานวิจัยเชิงการศึกษาจำนวนมากรายงานความแม่นยำของโมเดลในงานเฉพาะหน้าที่ (task‑specific) อยู่ในระดับสูง (AUC/accuracy มักรายงานในช่วง 0.85–0.98 สำหรับงานที่ถูกจำกัดขอบเขตอย่างชัดเจน) แต่ผลลัพธ์เหล่านี้ขึ้นกับชุดข้อมูลและการออกแบบการทดลอง
- ข้อดี: เพิ่มความเร็วในการอ่านภาพ (triage), ช่วยลดภาระงานซ้ำซ้อน, ช่วยให้การวัดปริมาตร/ขนาดมีความสม่ำเสมอมากขึ้น และสามารถทำงาน 24/7
- ข้อจำกัด: ความเสี่ยงด้านความน่าเชื่อถือเมื่อโมเดลเผชิญกับภาพจากเครื่องหรือโปรโตคอลที่ต่างไป (domain shift), ปัญหาเรื่อง explainability (ต้องใช้เทคนิคเช่น Grad‑CAM เพื่อแสดง heatmap), ข้อกำหนดด้านกฎระเบียบและการบูรณ์ของข้อมูลจาก PACS และการรับรองตามมาตรฐาน (เช่น อย./CE)
2. NLP สำหรับประมวลผลเวชระเบียนและ Chatbot ทางการแพทย์
Natural Language Processing (NLP) ถูกนำมาใช้ในหลายกรณี ได้แก่ การดึงข้อมูลจากจดหมายเวชระเบียน (EHR/clinical notes), การทำ de‑identification, การสกัดชื่อโรค/ยา/ผลตรวจ (named entity recognition), การแมปเป็นโค้ดการวินิจฉัย (ICD/LOINC) และการสรุปข้อมูลผู้ป่วยแบบอัตโนมัติ นอกจากนี้ transformer‑based models เช่น BERT, BioBERT, ClinicalBERT รวมถึงโมเดลภาษาเชิงการแพทย์อื่น ๆ ถูกนำไปปรับใช้เพื่อประสิทธิภาพที่สูงขึ้น
ตัวอย่างแอปพลิเคชันเชิงปฏิบัติ ได้แก่ ระบบช่วยกรอกบันทึกทางการแพทย์, ระบบช่วยสรุปผลพบแพทย์ (clinical summaries), และ chatbots สำหรับ triage/ให้คำแนะนำเบื้องต้น โดยใช้แพลตฟอร์มอย่าง Hugging Face, spaCy, cTAKES หรือ Rasa ในการพัฒนาและนำไปใช้งาน
- ข้อดี: ช่วยลดเวลาการพิมพ์เอกสารและงานซ้ำซ้อน, ปรับปรุงความสม่ำเสมอของการบันทึก, เพิ่มความเร็วในการค้นข้อมูล และช่วยให้บริการผู้ป่วยเชิงดิจิทัล (เช่น คำตอบอัตโนมัติ 24/7)
- ข้อจำกัด: ข้อจำกัดด้านภาษาและบริบทเฉพาะของการแพทย์ภาษาไทย, ปัญหาเรื่องความถูกต้องในการตีความ (เมื่อต้องจับบริบทเชิงลบ/ข้อห้าม), ความเสี่ยงด้านความเป็นส่วนตัวของข้อมูลผู้ป่วย, และจำเป็นต้องมีการปรับจูน (fine‑tuning) บนข้อมูลท้องถิ่นเพื่อให้ได้ผลที่น่าเชื่อถือ
3. Predictive analytics: โมเดลคาดการณ์ (readmission, sepsis, resource planning)
การใช้ AI/ML เพื่อคาดการณ์ความเสี่ยงมีการใช้งานจริงหลายรูปแบบ เช่น โมเดลคาดการณ์การกลับเข้าโรงพยาบาล (readmission), การเตือนภาวะติดเชื้อรุนแรง (sepsis early‑warning), และการวางแผนทรัพยากร (bed occupancy, staff rostering, supply forecasting) เทคนิคที่นิยมได้แก่ gradient boosting (เช่น XGBoost, LightGBM), random forest, logistic regression และ deep learning (เช่น RNN/LSTM สำหรับข้อมูลตามเวลา) รวมถึงการประยุกต์ survival analysis และ attention‑based models สำหรับข้อมูลเชิงเวลา
ระดับประสิทธิภาพของโมเดลขึ้นกับลักษณะข้อมูลและปัญหา: โมเดล readmission มักให้ AUC อยู่ในช่วง 0.65–0.8 ในสภาพงานจริง เพราะปัจจัยที่ขับเคลื่อนผลลัพธ์มีความหลากหลาย ส่วนโมเดลเตือน sepsis ในบางการศึกษาแสดงความสามารถในการเตือนล่วงหน้าหลายชั่วโมง ซึ่งช่วยให้ทีมคลินิกสามารถเริ่มการรักษาได้เร็วขึ้นและมีรายงานการปรับปรุงผลลัพธ์ทางคลินิกในหลายกรณี
- ข้อดี: ช่วยจัดลำดับความสำคัญผู้ป่วย, ลดการกลับเข้าโรงพยาบาล, ทำให้การบริหารทรัพยากรมีประสิทธิภาพมากขึ้น และสนับสนุนการตัดสินใจเชิงรุก (proactive care)
- ข้อจำกัด: ขึ้นกับคุณภาพและความต่อเนื่องของข้อมูล EHR, ปัญหาความเอนเอียง (bias) และ calibration drift เมื่อสถานการณ์เปลี่ยน, ความจำเป็นในการบูรณาการกับ workflow ของทีมคลินิก และความต้องการการตรวจสอบผลลัพธ์อย่างต่อเนื่อง
4. Robotic Process Automation (RPA) สำหรับงานเอกสารและกระบวนการทางธุรการ
RPA ถูกนำมาใช้เพื่ออัตโนมัติงานเอกสารและกระบวนการที่ซ้ำซ้อน เช่น การเรียกเก็บเงิน (billing), prior authorization, การโอนข้อมูลระหว่างระบบ (EHR → ระบบเคลมประกัน) และการจัดการงานปล่อยผู้ป่วย (discharge paperwork) โดยเครื่องมือที่เป็นที่นิยมรวมถึง UiPath, Automation Anywhere และ Blue Prism
- ข้อดี: ลดงานที่ใช้แรงงานและข้อผิดพลาดจากมนุษย์, เร่งความเร็วกระบวนการทางธุรการ, ช่วยให้บุคลากรสามารถโฟกัสงานเชิงคลินิกที่ต้องการการตัดสินใจ
- ข้อจำกัด: เหมาะกับงานที่มีกฎตายตัว (rule‑based) เท่านั้น, ต้องมีการตรวจสอบและบำรุงรักษาเมื่อระบบ backend เปลี่ยนแปลง, และมีความเสี่ยงด้านความปลอดภัยหากไม่ได้กำหนดสิทธิ์และมาตรการควบคุมอย่างเข้มงวด
ข้อสรุปเชิงธุรกิจ
การนำ AI มาใช้ในโรงพยาบาลในประเทศไทยกำลังเพิ่มขึ้นอย่างต่อเนื่อง ทั้งในด้านการวินิจฉัยภาพ การประมวลผลข้อความจากเวชระเบียน การคาดการณ์ความเสี่ยง และการอัตโนมัติงานเอกสาร สำหรับองค์กรด้านสุขภาพที่ต้องการลงมือ ต้องพิจารณาทั้งเทคโนโลยี โมเดลทางสถิติ การบูรณาการเข้ากับ EHR/PACS และการบริหารจัดการข้อมูล (governance) เพื่อให้การลงทุนเกิดผลจริง โดยควรเริ่มจากกรณีใช้งานเชิงธุรกิจที่ชัดเจน (quick wins) ร่วมกับการประเมินความเสี่ยงด้านกฎระเบียบ ความเป็นส่วนตัว และความยั่งยืนของโมเดลในระยะยาว
สถานะการใช้งาน AI ในประเทศไทย: ความพร้อมและตัวอย่างจริง
สถานะการใช้งาน AI ในประเทศไทย: ความพร้อมและตัวอย่างจริง
ในช่วง 2–3 ปีที่ผ่านมา การนำปัญญาประดิษฐ์ (AI) เข้าสู่ภาคการแพทย์ของไทยมีความเคลื่อนไหวอย่างชัดเจน ทั้งในโรงพยาบาลรัฐขนาดใหญ่ โรงพยาบาลเอกชนระดับภูมิภาค และสตาร์ทอัพด้านสุขภาพ โดยมุ่งเป้าไปที่การวินิจฉัยด้วยภาพรังสี การคัดกรองโรคผ่านการวิเคราะห์ภาพและสัญญาณชีวภาพ การผลักดันบริการ Telemedicine และการพัฒนาเครื่องมือช่วยตัดสินใจทางคลินิก (Clinical Decision Support) เพื่อเพิ่มประสิทธิภาพการรักษาและลดภาระงานให้บุคลากรทางการแพทย์ แม้ความคืบหน้าจะชัดเจน แต่ระดับการยอมรับและความพร้อมของระบบยังแตกต่างตามขนาดและศักยภาพของหน่วยงาน。

ตัวอย่างโครงการนำร่องจากหน่วยงานที่สำคัญ
- โรงพยาบาลศิริราช (มหาวิทยาลัยมหิดล) — โครงการร่วมวิจัยด้านการใช้ AI วิเคราะห์ภาพทางการแพทย์ (X‑ray/CT) เพื่อคัดกรองปอดอักเสบและมะเร็งปอดในชั้นคลินิก และการใช้ NLP เพื่อช่วยสรุปผลเวชระเบียนสำหรับการวิจัย
- โรงพยาบาลรามาธิบดี — โครงการนำร่องระบบช่วยตัดสินใจทางคลินิกสำหรับผู้ป่วยอายุรกรรมและศัลยกรรม รวมถึงการทดลองโมดูล AI สำหรับภาพ DICOM ในหน่วยรังสี
- เครือโรงพยาบาลเอกชน (เช่น BDMS, Bumrungrad) — ขยายการให้บริการ Telemedicine และนำแพลตฟอร์ม AI มาช่วยคัดกรองผู้ป่วยนอก/ฉุกเฉิน เพื่อลดเวลารอคอยและปรับปรุงประสบการณ์ผู้ป่วย
- สตาร์ทอัพไทยกลุ่ม HealthTech — หลายรายพัฒนาโซลูชันเช่นระบบวิเคราะห์ภาพทางการแพทย์, แพลตฟอร์ม Telehealth และระบบบริหารจัดการคลินิกที่ผสาน AI โดยร่วมเป็นพาร์ทเนอร์กับโรงพยาบาลเพื่อทำโครงการนำร่อง (พัฒนาการติดป้ายข้อมูลภาพ, การเทรนโมเดลบนข้อมูลจริงของโรงพยาบาล)
ระดับความพร้อมของข้อมูล (EHR, DICOM) และปัญหาคุณภาพข้อมูล
ความพร้อมด้านข้อมูลเป็นปัจจัยสำคัญสำหรับการใช้งาน AI ในการแพทย์ของไทย โดยมีลักษณะสำคัญดังนี้
- EHR: โรงพยาบาลระดับตติยภูมิและเอกชนขนาดใหญ่มีระบบ EHR ใช้งานแล้ว แต่ยังมีความหลากหลายของผู้ให้บริการ (vendor) และรูปแบบข้อมูลที่ไม่เป็นมาตรฐาน ส่งผลให้การรวมข้อมูลข้ามหน่วยงานและการใช้ข้อมูลเพื่อการเทรนโมเดลมีความท้าทาย
- DICOM และภาพรังสี: หน่วยรังสีในโรงพยาบาลหลักโดยทั่วไปเก็บภาพในรูปแบบ DICOM ทำให้สามารถนำมาใช้พัฒนาโมเดล AI ได้ อย่างไรก็ตาม การติดป้าย (annotation) และการจัดเก็บ metadata ที่ไม่สม่ำเสมอเป็นอุปสรรคสำคัญ
- คุณภาพข้อมูล: ปัญหาเฉพาะที่พบได้บ่อย ได้แก่ ข้อมูลไม่สมบูรณ์ (missing data), ข้อความเวชระเบียนเป็นภาษาไทยในรูปแบบอิสระ (unstructured text), การใช้รหัสวินิจฉัยหรือรหัสหัตถการที่ไม่สอดคล้องกัน และความเป็นส่วนตัว/การทำ pseudonymization ที่ยังขาดแนวปฏิบัติกลางสำหรับงานวิจัย AI
การลงทุนและความร่วมมือภาครัฐ-เอกชน
การลงทุนในสตาร์ทอัพด้านสุขภาพของไทยเพิ่มขึ้นในช่วงหลัง โดยมีทั้งเงินทุนจากกองทุน VC ภายในประเทศ นักลงทุนสถาบัน และการลงทุนจากภาคเอกชนของกลุ่มโรงพยาบาล รวมถึงการร่วมทุนกับบริษัทเทคโนโลยีต่างชาติ โดยแนวโน้มสำคัญได้แก่การลงทุนในแพลตฟอร์ม Telemedicine, ระบบวิเคราะห์ภาพ และแพลตฟอร์มบริหารข้อมูลผู้ป่วย ตัวเลขที่ควรอ้างอิงเพื่อความแม่นยำประกอบการวิเคราะห์ ได้แก่
- จำนวนโรงพยาบาลที่ทดลองใช้ AI/โครงการนำร่อง: ควรอ้างอิงจากสถิติของกระทรวงสาธารณสุขหรือรายงานวิจัย — เบื้องต้นสามารถประมาณการได้ว่าโรงพยาบาลระดับตติยภูมิและเอกชนรายใหญ่หลายสิบแห่งมีโครงการนำร่อง (เช่น 30–100 แห่ง ขึ้นกับนิยามของการทดลอง)
- อัตราการใช้ Telemedicine ในช่วง 2–3 ปีที่ผ่านมา: ควรอ้างอิงจากรายงานของสำนักงานสถิติหรือหน่วยงานสาธารณสุข — แนวโน้มทั่วไปคือการเติบโตอย่างมีนัยสำคัญหลังการระบาด COVID‑19 (การเพิ่มขึ้นจากหลักหน่วยเป็นหลักสิบเปอร์เซ็นต์ในหลายคลินิกและเครือโรงพยาบาล)
- มูลค่าการลงทุนในสตาร์ทอัพด้านสุขภาพ: ควรอ้างอิงจากฐานข้อมูลการลงทุน เช่นรายงาน VC/Startup ของไทย — แนวโน้มรวมแสดงการลงทุนเป็นหลักร้อยล้านถึงพันล้านบาทต่อปีในกลุ่ม HealthTech ขึ้นกับช่วงเวลาและดีลสำคัญ
ในด้านความร่วมมือภาครัฐ-เอกชน มีการริเริ่มโครงการเชื่อมโยงข้อมูลสุขภาพระดับชาติ การผลักดันมาตรฐานข้อมูล และงานวิจัยร่วมระหว่างมหาวิทยาลัย โรงพยาบาล และบริษัทเทคโนโลยี ซึ่งถือเป็นรากฐานสำคัญในการขยายการใช้งาน AI เชิงคลินิกในวงกว้าง อย่างไรก็ตาม การยกระดับอินฟราโครงสร้างข้อมูล การพัฒนามาตรฐานกลาง (เช่น HL7 FHIR, การเข้ารหัสข้อมูล) และนโยบายด้านความเป็นส่วนตัวจะเป็นสิ่งจำเป็นเพื่อให้โครงการนำร่องสามารถขยายผลเป็นบริการเชิงพาณิชย์ได้อย่างมั่นคงและปลอดภัย
กรณีการใช้งานสำคัญ (Use Cases) ที่เปลี่ยนแปลงได้จริง
กรณีการใช้งานสำคัญ (Use Cases) ที่เปลี่ยนแปลงได้จริง
ปัจจุบัน AI กำลังยกระดับผลลัพธ์ทางการแพทย์ในประเทศไทยจากการใช้งานที่ให้ผลชัดเจนทั้งด้านเวลา คุณภาพการวินิจฉัย และต้นทุนในระบบสุขภาพ ด้านล่างเป็นกรณีการใช้งานที่มีผลลัพธ์วัดได้จริง พร้อมตัวชี้วัด (KPI) และตัวอย่างการคำนวณผลประหยัดที่หน่วยบริหารหรือโรงพยาบาลสามารถนำไปประยุกต์ใช้ได้ทันที
1. การอ่านภาพรังสีด้วย AI: ลดเวลาและเพิ่มความแม่นยำ
โจทย์ — การอ่านภาพรังสี (X-ray, CT, MRI) เป็นคอขวดของกระบวนการวินิจฉัย โดยเฉพาะในโรงพยาบาลจังหวัดและโรงพยาบาลขนาดกลางที่มีรังสีแพทย์ไม่เพียงพอ AI-supported image interpretation ช่วยเร่งการรายงานและลดความผิดพลาดที่อาจเกิดจากความเหนื่อยล้าของบุคลากร
ผลลัพธ์เชิงสถิติและ KPI ที่แนะนำ — จากงานศึกษาและโปรเจกต์นำร่องในภูมิภาค คลินิกที่ใช้ AI ช่วยอ่านภาพสามารถลดเวลาเฉลี่ยในการแปลผล (report turnaround time) ลงได้ระหว่าง 30–70% และเพิ่มความไว (sensitivity) ของการตรวจพบความผิดปกติได้ 5–15% ตัวชี้วัดสำคัญที่ควรติดตามได้แก่:
- เวลาเฉลี่ยในการออกผล (TAT) — เป้าหมายลดลง 30–50%
- อัตราการตรวจพบ (sensitivity) / อัตรา false negative
- สัดส่วนเคสที่ต้องส่งต่อผู้เชี่ยวชาญ (flagged cases) — เพื่อวัดการคัดกรองที่มีประสิทธิภาพ
ตัวอย่างการคำนวณผลประหยัด — สมมติโรงพยาบาลตรวจ X-ray 10,000 ครั้งต่อเดือน เวลาอ่านเฉลี่ย 10 นาที/เคส (รวมการบันทึกผล) = 100,000 นาที = 1,667 ชั่วโมง/เดือน ถ้าใช้ AI ลดเวลาได้ 50% จะประหยัด 833 ชั่วโมง/เดือน หากคำนวณค่าแรงเฉลี่ยรังสีแพทย์หรือผู้ปฏิบัติงานที่ 400 THB/ชั่วโมง จะได้การประหยัดประมาณ 333,200 THB/เดือน หรือเกือบ 4 ล้านบาท/ปี นอกจากนี้การลด false negative 10% จะช่วยลดค่าใช้จ่ายจากการรักษาแทรกซ้อนในระยะยาวได้อีกมาก
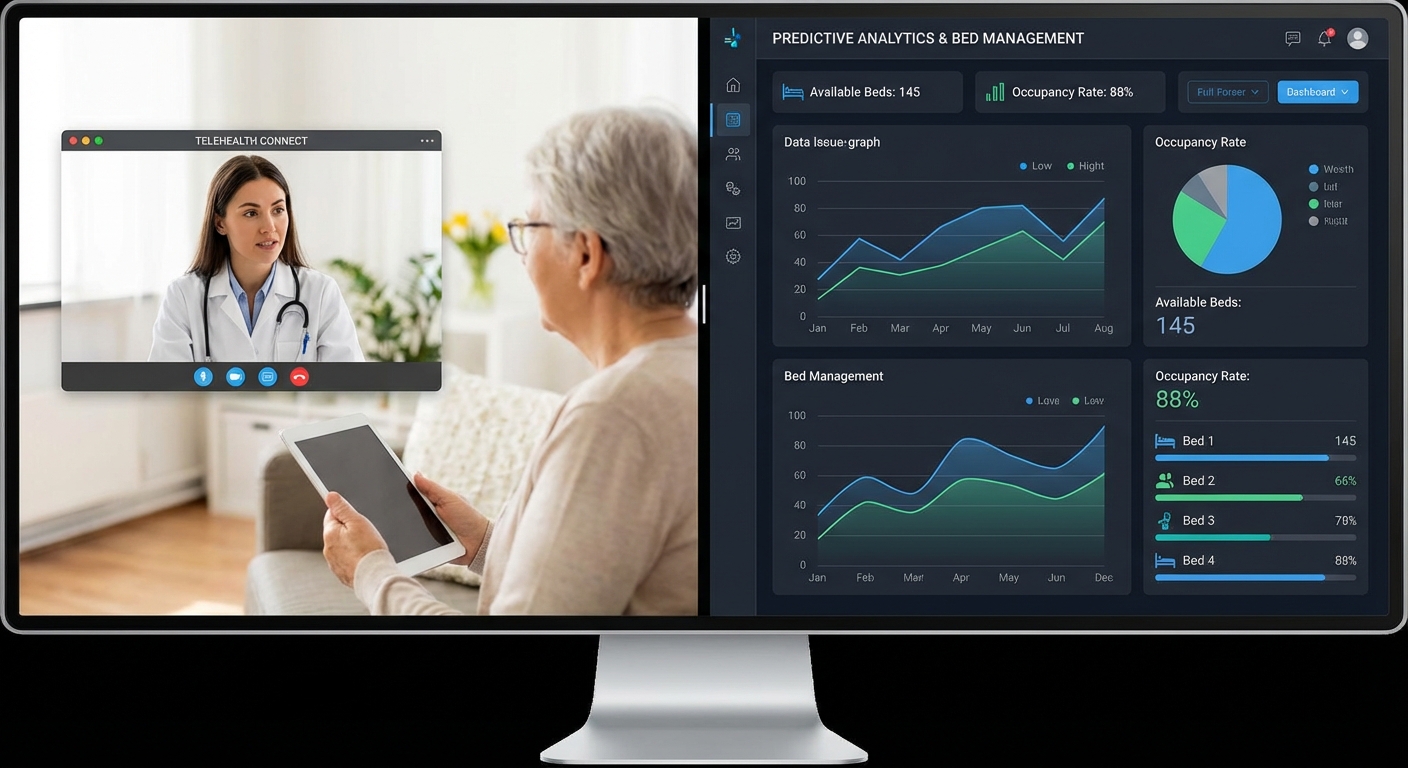
2. การคัดกรองโรคเรื้อรังและการติดตามผู้ป่วยระยะยาว
โจทย์ — โรคเรื้อรัง เช่น เบาหวาน ความดันโลหิตสูง และโรคหัวใจ มักสร้างภาระค่าใช้จ่ายระยะยาว การใช้โมเดลพยากรณ์ (predictive models) และการวิเคราะห์ข้อมูลจาก EHR ช่วยระบุผู้ป่วยกลุ่มเสี่ยงก่อนเกิดภาวะแทรกซ้อน
ผลลัพธ์เชิงสถิติและ KPI — ระบบคัดกรองเชิงรุกสามารถเพิ่มอัตราการตรวจพบผู้มีความเสี่ยงสูงได้ 20–40% และลดการเข้าโรงพยาบาลฉุกเฉินหรือการกลับมาเข้าโรงพยาบาล (readmission) ได้ 10–25% KPI ที่ควรติดตามได้แก่ อัตราการพบผู้มีความเสี่ยงสูง, อัตราการเข้ารับการรักษาฉุกเฉิน, ค่าใช้จ่ายต่อผู้ป่วย/ปี
ตัวอย่างการคำนวณ — หากโปรแกรมคัดกรองลดการเข้าโรงพยาบาลฉุกเฉินของผู้ป่วยเบาหวานได้ 15% โดยค่าใช้จ่ายเฉลี่ยต่อการเข้าโรงพยาบาล 30,000 THB และมีการเข้าโรงพยาบาล 1,000 ครั้ง/ปี จะลดค่าใช้จ่ายลง 4.5 ล้านบาท/ปี
3. Telemedicine เสริมด้วย AI: triage bots และการติดตามผู้ป่วยระยะไกล
โจทย์ — การเข้าถึงบริการแพทย์เฉพาะทางในพื้นที่ห่างไกลมีข้อจำกัด Telemedicine ที่ผสาน AI ทั้ง triage bots และ remote monitoring ช่วยคัดกรองความเร่งด่วนและติดตามอาการอย่างต่อเนื่อง
ผลลัพธ์เชิงสถิติและ KPI — การใช้ triage bots ลดการนัดพบที่ไม่จำเป็นลง 20–40% และการติดตามผู้ป่วยระยะไกล (ด้วยการวิเคราะห์สัญญาณชีพ) ลดอัตราการกลับมาเข้ารักษาใน 30 วันลงได้ 15–30% KPI ที่สำคัญได้แก่ อัตราการนัดที่ยกเลิก/เลื่อนน้อยลง, อัตราการเข้า ER ที่หลีกเลี่ยงได้, คะแนนความพึงพอใจของผู้ป่วย
ตัวอย่างการคำนวณ — โรงพยาบาลชุมชนมีนัดผู้ป่วยนอก 5,000 ครั้ง/เดือน หาก triage bot ช่วยคัดกรองและลดนัดที่ไม่จำเป็น 25% จะประหยัดการใช้ทรัพยากรสัมผัสการให้บริการ 1,250 นัด/เดือน หากค่าใช้จ่ายเฉลี่ยต่อการนัด 500 THB จะลดต้นทุนตรงได้ 625,000 THB/เดือน
4. การบริหารทรัพยากร: predictive analytics สำหรับเตียงและบุคลากร
โจทย์ — การจัดสรรเตียงและบุคลากรแบบปฏิกิริยาทำให้เกิดการรอคอยและการใช้ทรัพยากรไม่เต็มประสิทธิภาพ ระบบวิเคราะห์พยากรณ์สามารถคาดการณ์อัตราการเข้าพัก การปล่อยเตียง และความต้องการบุคลากรล่วงหน้า
ผลลัพธ์เชิงสถิติและ KPI — โครงการนำร่องพบว่าการใช้ predictive analytics ช่วยลดเวลาเฉลี่ยการรอรับการรักษา (waiting time) ลง 20–40% และลดความยาวการพักรักษา (length of stay) เฉลี่ย 0.2–0.6 วันต่อผู้ป่วย KPI เช่น อัตราการครองเตียง (occupancy rate), อัตราการรอรับบริการ, การใช้โอทีของบุคลากร
ตัวอย่างการคำนวณ — โรงพยาบาลขนาดกลางมีเตียง 300 เตียง หาก predictive system ลดความยาวการพักรักษาเฉลี่ยลง 0.3 วันต่อผู้ป่วยต่อปี และมีอัตราครองเตียงเฉลี่ย 85% จะเพิ่มความสามารถรองรับประมาณ 300 * 365 * 0.3 * 0.85 ≈ 26,300 bed-days/ปี (ตัวเลขนี้เทียบเป็นเคสผู้ป่วยจำนวนมากขึ้น) ซึ่งแปลเป็นรายได้หรือการลดคอขวดในบริการฉุกเฉินได้อย่างมีนัยยะ
5. การค้นคว้าวิจัยยาและการพัฒนายา (Drug Discovery)
โจทย์ — การพัฒนายาใช้เวลาและต้นทุนสูง AI สามารถช่วยคัดกรองโมเลกุล เปรียบเทียบโครงสร้าง และจำลองผลปฏิสัมพันธ์ทางชีวภาพเพื่อลดเวลาค้นหาตัวนำ (lead identification)
ผลลัพธ์เชิงสถิติและ KPI — แพลตฟอร์ม AI ในงานค้นคว้าวิจัยสามารถลดเวลาการค้นหาเบื้องต้นได้ 30–60% และลดต้นทุนการทดลองในห้องปฏิบัติการรอบต้นประมาณ 20–40% KPI เช่น เวลา-to-lead, จำนวน candidate ที่ผ่านการทดสอบ, ค่าใช้จ่ายต่อ candidate
ตัวอย่างการคำนวณ — หากโปรเจกต์พัฒนายาต้นทุนเบื้องต้น 100 ล้านบาทและใช้เวลา 3 ปีเพื่อระบุ candidate ที่เหมาะสม การใช้ AI ลดเวลาได้ 40% และลดต้นทุนเบื้องต้น 25% จะช่วยประหยัด 25 ล้านบาทและลดเวลาพัฒนาได้ 1.2 ปี ซึ่งมีมูลค่าทางเศรษฐกิจและเร่งการเข้าถึงการทดลองทางคลินิกได้เร็วขึ้น
ตัวชี้วัดเชิงกลยุทธ์ที่ผู้บริหารควรติดตาม
- ผลลัพธ์ทางคลินิก: sensitivity/specificity, readmission rate, complication rate
- ประสิทธิภาพการดำเนินงาน: TAT, waiting time, length of stay, bed turnover
- มูลค่าทางการเงิน: cost-per-case, cost-savings per month/ปี, ROI ของโปรเจกต์ AI
- ประสบการณ์ผู้ป่วยและบุคลากร: patient satisfaction, staff workload, burnout metrics
สรุปคือ การประยุกต์ใช้ AI ในกรณีการใช้งานข้างต้นให้ผลลัพธ์ที่จับต้องได้ทั้งในเชิงคลินิกและเศรษฐศาสตร์สำหรับระบบสุขภาพไทย โรงพยาบาลและหน่วยงานสาธารณสุขควรเริ่มจากการกำหนด KPI ที่ชัดเจน ทดลองในโครงการนำร่อง พร้อมวัดผลเป็นตัวเงินและตัวชี้วัดทางคลินิก เพื่อขยายผลอย่างมีประสิทธิภาพและยั่งยืน
กรณีศึกษาและบทเรียนจากโครงการจริงในไทย
กรณีศึกษา 1 — โรงพยาบาลรัฐใหญ่: ระบบช่วยอ่านภาพเอกซเรย์ทรวงอกเพื่อคัดกรองปริมาณงาน (Chest X‑ray Triage)
โครงการนี้ริเริ่มในโรงพยาบาลมหาวิทยาลัยแห่งหนึ่งในไทย โดยมีวัตถุประสงค์เพื่อลดภาระการอ่านภาพของรังสีแพทย์และเร่งการคัดกรองผู้ป่วยที่มีภาวะฉุกเฉิน เทคนิคที่นำมาใช้เป็นโมเดลการเรียนรู้เชิงลึก (deep learning) บนภาพ Chest X‑ray เพื่อจำแนกภาพปกติ/ผิดปกติและจัดลำดับความสำคัญของเคสที่ต้องรีบตรวจเพิ่ม
- ระยะเวลา: โครงการนำร่อง 12 เดือน (รวมการเก็บข้อมูล และการทดสอบเชิงคลินิก)
- ทีมงาน: ทีมสหสาขาประกอบด้วยรังสีแพทย์ วิศวกรซอฟต์แวร์ นักวิทยาศาสตร์ข้อมูล และผู้เชี่ยวชาญด้านคอมไบแนนซ์ (informatics)
- เทคโนโลยี: Convolutional Neural Networks (CNN) ที่ผ่านการฝึกด้วยภาพรังสีภายในประเทศ ร่วมกับระบบจัดคิวเคสใน RIS/PACS
- ผลลัพธ์เชิงตัวเลข: ตัวชี้วัดจากโครงการนำร่องระบุว่า เวลารอการอ่านภาพเฉลี่ยลดลงประมาณ 35% และระบบช่วยเพิ่มอัตราการจับผิดปกติเร่งด่วนได้จาก 78% เป็น 90% เมื่อเทียบกับการคัดกรองด้วยมนุษย์เพียงอย่างเดียว
บทเรียนสำคัญจากโครงการนี้คือความจำเป็นของการมีชุดข้อมูลที่มีป้ายกำกับอย่างถูกต้อง (label quality) และการปรับแต่งโมเดลให้สอดคล้องกับลักษณะประชากรผู้ป่วยในประเทศ การทดสอบในสภาพแวดล้อมจริง (pilot in-clinic) และการฝึกอบรมบุคลากรทางการแพทย์เพื่อยอมรับผลลัพธ์จาก AI เป็นปัจจัยที่ทำให้ระบบนำมาใช้ได้จริง
กรณีศึกษา 2 — เครือโรงพยาบาลเอกชน: ระบบจัดลำดับงานรังสีและลดเวลารอคิว (Radiology Workflow Prioritization)
เครือโรงพยาบาลเอกชนขนาดกลางนำ AI มาช่วยจัดลำดับงานในห้องตรวจรังสี โดยมีเป้าหมายเพื่อเพิ่มความพึงพอใจของผู้ป่วยและลดเวลา turnaround time ของรายงานทางการแพทย์ โครงการนี้วางแผนเป็นเฟสเพื่อใช้งานร่วมกับระบบ EMR และ PACS เดิม
- ระยะเวลา: เริ่มต้น 6 เดือนสำหรับ proof‑of‑concept และขยายเป็น 24 เดือนสำหรับการใช้งานจริง
- ทีมงาน: ผู้บริหารโรงพยาบาล ฝ่าย IT ผู้เชี่ยวชาญด้านเวิร์กโฟลว์ทางคลินิก และพันธมิตรสตาร์ทอัพด้าน AI
- เทคโนโลยี: โมเดลตรวจจับหลายชนิด (multi‑label classifiers) และชุดกฎธุรกิจ (business rules) เพื่อจัดลำดับคิวอัตโนมัติ
- ผลลัพธ์เชิงตัวเลข: รายงานภายในระบุว่า turnaround time ของรายงานลดจากเฉลี่ย 8 ชั่วโมงเหลือ 4.5 ชั่วโมง (ลดประมาณ 44%) และการส่งต่อเคสฉุกเฉินไปยังทีมผู้เชี่ยวชาญเร็วขึ้นเฉลี่ย 1.8 เท่า
บทเรียนจากกรณีนี้ชี้ให้เห็นว่า การผสานระบบ AI เข้ากับเวิร์กโฟลว์ที่มีอยู่เป็นเรื่องสำคัญมาก หากการเชื่อมต่อกับระบบเดิมทำได้ไม่ดี จะลดประโยชน์ที่ควรจะเกิดขึ้น นอกจากนี้ การวัดผลอย่างต่อเนื่องและ KPI ที่ชัดเจน (เช่น TAT, rate of urgent escalation, user satisfaction) ช่วยให้ผู้บริหารตัดสินใจขยายระบบได้แม่นยำขึ้น

กรณีศึกษา 3 — สตาร์ทอัพไทย: Chatbot ดูแลเบื้องต้นและติดตามผู้ป่วย (Digital Triage & Follow‑up)
สตาร์ทอัพด้านสุขภาพในไทยพัฒนาระบบแชทบอทที่ช่วยให้การคัดกรองอาการเบื้องต้นและติดตามการใช้ยาหลังการรักษา เป้าหมายเพื่อลดการเดินทางมาพบแพทย์ไม่จำเป็นและลดภาระงานฝ่าย OPD ของโรงพยาบาล โครงการเริ่มจากการทดสอบในคลินิกเฉพาะทางก่อนขยายสู่เครือข่ายผู้ป่วยเรื้อรัง
- ระยะเวลา: พัฒนา MVP ภายใน 4 เดือน ทดสอบเชิงพาณิชย์ 12 เดือน
- ทีมงาน: ทีมวิชาชีพสุขภาพ (แพทย์ พยาบาล) ร่วมกับนักพัฒนา NLP และนักออกแบบ UX
- เทคโนโลยี: Natural Language Processing (NLP) ภาษาไทย, ระบบตัดสินใจแบบ rule‑based ผสานกับโมเดลเรียนรู้
- ผลลัพธ์เชิงตัวเลข: เมื่อติดตามผลกับกลุ่มผู้ป่วยเรื้อรัง ระบบช่วยลดการมาโรงพยาบาลโดยไม่จำเป็นได้ประมาณ 25–30% และอัตราการปฏิบัติตามการรักษาเพิ่มขึ้นประมาณ 12% ในกลุ่มตัวอย่าง
บทเรียนจากสตาร์ทอัพชี้ว่าการออกแบบภาษาสื่อสารให้เป็นมิตรและตรงตามบริบทวัฒนธรรมไทย รวมทั้งการมีเส้นทางอ้างอิงที่ชัดเจนเมื่อบอทพบสัญญาณอันตราย (escalation path) เป็นเรื่องที่ไม่ควรละเลย นอกจากนี้ การรับรองด้านกฎระเบียบความเป็นส่วนตัวข้อมูลผู้ป่วยและการทำงานร่วมกับผู้ให้บริการสุขภาพแบบมีพันธมิตรทำให้การนำไปใช้เชิงพาณิชย์ราบรื่นขึ้น
สรุปบทเรียนข้ามกรณีศึกษาที่สามารถนำไปใช้จริงสำหรับผู้สนใจเริ่มโครงการ AI ทางการแพทย์ในไทย ได้แก่:
- คุณภาพข้อมูลสำคัญที่สุด: รูปแบบ การติดป้ายกำกับ และความหลากหลายของข้อมูลต้องสอดคล้องกับประชากรเป้าหมาย
- ทีมสหสาขา: ความร่วมมือระหว่างแพทย์ วิศวกร นักวิทยาศาสตร์ข้อมูล และผู้บริหารเป็นองค์ประกอบหลักของความสำเร็จ
- ผสานเข้ากับเวิร์กโฟลว์เดิม: ระบบที่ไม่สามารถเชื่อมต่อกับ EMR/PACS หรือกระบวนการทำงานจะให้ผลน้อยกว่าที่คาด
- การวัดผลเชิงธุรกิจ: ระบุ KPI ทางคลินิกและเชิงธุรกิจตั้งแต่ต้น เช่น เวลาอ่านภาพ (TAT), อัตราการส่งต่อฉุกเฉิน, ความพึงพอใจของผู้ป่วย
- การกำกับดูแลและความเป็นส่วนตัว: ปฏิบัติตามกฎเกณฑ์และมีมาตรการคุ้มครองข้อมูลผู้ป่วยเพื่อสร้างความเชื่อมั่น
กฎหมาย จริยธรรม และการคุ้มครองข้อมูลส่วนบุคคล
กรอบกฎหมายและข้อกำหนดด้านความเป็นส่วนตัวสำหรับข้อมูลสุขภาพในประเทศไทย
ในบริบทของประเทศไทย ข้อมูลสุขภาพถือเป็น ข้อมูลส่วนบุคคลที่มีความอ่อนไหว ภายใต้พระราชบัญญัติคุ้มครองข้อมูลส่วนบุคคล พ.ศ. 2562 (PDPA) ซึ่งกำหนดหลักการเช่น การมีฐานทางกฎหมายสำหรับการประมวลผลข้อมูล, การขอความยินยอมอย่างชัดแจ้งสำหรับข้อมูลอ่อนไหว, ข้อจำกัดในการเปิดเผยข้อมูลต่อบุคคลภายนอก และสิทธิของเจ้าของข้อมูล (เช่น สิทธิในการเข้าถึง แก้ไข ลบ และถอนความยินยอม) ผู้ประกอบการสาธารณสุขและผู้พัฒนา AI ที่ใช้ข้อมูลคนไข้ต้องปฏิบัติตามข้อกำหนดเหล่านี้ รวมถึงการแต่งตั้งผู้ควบคุมข้อมูลหรือเจ้าหน้าที่คุ้มครองข้อมูลเมื่อมีความจำเป็น
นอกจาก PDPA แล้ว การอ้างอิงมาตรฐานสากลช่วยสร้างความเชื่อมั่นและความสอดคล้องในระดับนานาชาติ เช่น GDPR (หลักการคุ้มครองข้อมูลของสหภาพยุโรป), HIPAA (สหรัฐอเมริกา สำหรับข้อมูลสุขภาพ), มาตรฐานความมั่นคงสารสนเทศอย่าง ISO/IEC 27001 และแนวปฏิบัติเฉพาะทางด้านสุขภาพอย่าง ISO 27799 รวมถึงคำแนะนำเชิงจริยธรรมจากองค์การอนามัยโลก (WHO) และหลักการ AI ขององค์การ OECD การอ้างอิงกรอบเหล่านี้เป็นแนวทางในการออกแบบนโยบายคุ้มครองข้อมูล การประเมินความเสี่ยง และการเตรียมเอกสารเชิงเทคนิคเพื่อการตรวจสอบ
ปัญหาจริยธรรม: ความลำเอียง (bias) และความสามารถในการอธิบายผลลัพธ์ (explainability)
AI ทางการแพทย์มีศักยภาพในการเพิ่มประสิทธิภาพการดูแลรักษา แต่ก็สร้างความเสี่ยงเชิงจริยธรรมอย่างชัดเจน โดยเฉพาะเรื่องความลำเอียงของโมเดล (bias) ซึ่งอาจเกิดจากข้อมูลฝึกอบรมที่ไม่สมดุล ไม่เป็นตัวแทนของกลุ่มประชากร หรือการออกแบบตัวชี้วัดที่ไม่เหมาะสม ผลกระทบที่พบได้จริงรวมถึงการวินิจฉัยที่ด้อยกว่าสำหรับผู้ป่วยในกลุ่มชาติพันธุ์ เพศ หรือช่วงอายุบางกลุ่ม — งานวิจัยหลายฉบับชี้ให้เห็นว่าความแตกต่างของประสิทธิภาพระหว่างกลุ่มอาจอยู่ในระดับหลักเปอร์เซ็นต์จนถึง >20–30% ขึ้นอยู่กับกรณีการใช้งานและข้อมูล
อีกประเด็นสำคัญคือ ความสามารถในการอธิบายผลลัพธ์ (explainability) ซึ่งมีผลต่อความเชื่อถือของแพทย์และผู้ป่วย รวมทั้งข้อกำกับดูแลในบางเขตอำนาจ เช่นกฎหมายและข้อกำหนดของ EU AI Act ที่จัดประเภทระบบ AI ทางการแพทย์ในบางกรณีเป็นระบบความเสี่ยงสูง จึงต้องมีการอธิบายการตัดสินใจ ในเชิงปฏิบัติ ผู้พัฒนาควรพิจารณาใช้วิธีการทั้งเชิงสถิติและเชิงกายภาพ เช่น โมเดลที่เข้าใจง่าย (interpretable models), เทคนิคอธิบายเฉพาะกรณี (LIME, SHAP), และการนำเสนอผลลัพธ์ในรูปแบบที่เข้าใจได้โดยผู้เชี่ยวชาญทางคลินิก พร้อมทั้งบันทึกหลักฐานการทดสอบและการทวนสอบ
แนวทางการบริหารความเสี่ยง: เทคนิคคุ้มครองความเป็นส่วนตัวและการตรวจสอบคุณภาพโมเดล
การบริหารความเสี่ยงสำหรับ AI ทางการแพทย์ต้องเป็นการผสานระหว่างมาตรการทางกฎหมาย จริยธรรม และเทคนิค ตัวอย่างแนวปฏิบัติที่สำคัญได้แก่:
- การทำ Anonymization และ Pseudonymization — ใช้มาตรการมากกว่าการลบชื่อ เช่น การลดรายละเอียดเชิงพื้นที่/เวลา การลบตัวระบุหลายมิติ และการทดสอบความเสี่ยงการระบุตัวตนซ้ำ (re-identification risk) เป็นประจำ
- เทคนิคความเป็นส่วนตัวเชิงเทคนิค — ใช้ differential privacy เพื่อลดความเสี่ยงการรั่วไหลจากผลสรุป, federated learning ในการฝึกโมเดลแบบกระจายโดยไม่รวบรวมข้อมูลดิบ, homomorphic encryption และ secure multi-party computation สำหรับการคำนวณบนข้อมูลที่เข้ารหัส
- Consent management — ออกแบบระบบขอความยินยอมแบบแยกส่วน (granular consent) และรองรับการถอนความยินยอมแบบเรียลไทม์ พร้อมบันทึกเหตุการณ์การยินยอมเป็นหลักฐาน (consent logs) เพื่อตอบสนองต่อสิทธิของเจ้าของข้อมูล
- การประเมินผลกระทบด้านความเป็นส่วนตัว (DPIA / PIA) — ดำเนินการก่อนนำระบบ AI ไปใช้จริงสำหรับความเสี่ยงที่มีนัยสำคัญ เช่น การประมวลผลข้อมูลสุขภาพ และทบทวนเป็นระยะ
- การทดสอบคุณภาพและการตรวจสอบทางคลินิก — ประเมินประสิทธิภาพของโมเดลในกลุ่มย่อยต่าง ๆ, การทดสอบความทนทานต่อการโจมตี (adversarial testing), การทดสอบแบบย้อนกลับกับชุดข้อมูลภายนอก และการจัดให้มีการทดลองเชิงคลินิกหรือการทดสอบในสภาพแวดล้อมจริงก่อนปรับใช้อย่างเต็มรูปแบบ
- การบันทึกและความโปร่งใส — จัดทำ model cards และ datasheets ที่อธิบายขอบเขตการใช้งาน ข้อจำกัด ข้อมูลฝึกอบรม และผลการทดสอบด้านความเป็นธรรม เพื่อสนับสนุนการตัดสินใจโดยบุคลากรทางการแพทย์และผู้กำกับดูแล
- การบริหารจัดการผู้ให้บริการภายนอก — ระบุข้อกำหนดเชิงสัญญา (contractual clauses) ด้านความปลอดภัย การคุ้มครองข้อมูล และสิทธิการตรวจสอบสำหรับ vendor รวมถึงการควบคุมการส่งข้อมูลข้ามพรมแดนให้สอดคล้องกับ PDPA และข้อกำหนดสากล
- การเฝ้าระวังและวงจรชีวิตของโมเดล — ติดตามประสิทธิภาพโมเดลหลังใช้งานจริงแบบต่อเนื่อง (monitoring), ตั้งค่าเกณฑ์แจ้งเตือนสำหรับการถดถอยของประสิทธิภาพ, มีแผนสำรองสำหรับการถอนระบบหรือลดการใช้งานหากพบปัญหา
สรุปแล้ว การนำ AI เข้ามาปฏิวัติวงการแพทย์ในประเทศไทยจำเป็นต้องมีกรอบการกำกับดูแลที่เชื่อมโยงระหว่างกฎหมาย (เช่น PDPA), มาตรฐานสากล และเครื่องมือเชิงเทคนิคเพื่อจัดการความเสี่ยงเชิงจริยธรรมและความเป็นส่วนตัว โดยองค์กรที่ประสงค์จะนำ AI ไปใช้ควรออกแบบนโยบายคุ้มครองข้อมูล เชื่อมต่อกับกระบวนการทางคลินิก และจัดให้มีการประเมินและการตรวจสอบอิสระอย่างต่อเนื่องเพื่อสร้างความปลอดภัยและความเชื่อมั่นทั้งต่อผู้ป่วย ผู้ให้บริการ และผู้กำกับดูแล
แผนปฏิบัติการ (Roadmap) สำหรับการนำ AI ไปใช้ในโรงพยาบาล
แนะนำสรุปแผนปฏิบัติการ (Roadmap) สำหรับการนำ AI ไปใช้ในโรงพยาบาล
แผนปฏิบัติการนี้ออกแบบเป็นขั้นตอนเชิงปฏิบัติ (1–6) สำหรับผู้บริหารและทีมเทคนิค โดยเน้นทั้งมุมบริหารจัดการ ข้อมูล การทดสอบเชิงคลินิก การขอรับรอง และการขยายผลเชิงระบบ เพื่อให้การนำ AI เข้าสู่การปฏิบัติงานจริงในโรงพยาบาลมีความเสี่ยงต่ำ เป็นระบบ และสร้างผลลัพธ์ทางคลินิกอย่างชัดเจน
ภาพรวมขั้นตอนหลัก (1–6)
- 1. Assessment (การประเมินความพร้อม)
- กำหนดเป้าหมายเชิงธุรกิจและทางคลินิก: ระบุปัญหาที่ต้องการแก้ (เช่น คัดกรองโรค, ช่วยวินิจฉัย, เพิ่มประสิทธิภาพงานเอกสาร) และ KPI ที่คาดหวัง
- ประเมินผู้มีส่วนได้ส่วนเสีย: แพทย์ พยาบาล เจ้าหน้าที่ IT ฝ่ายบริหาร และผู้ป่วย
- ประเมินโครงสร้างพื้นฐาน IT/Network, ระบบบันทึก EMR, ความสามารถในการเชื่อมต่อ (interoperability)
- ตรวจสอบข้อกำหนดด้านกฎระเบียบและจริยธรรม (เช่น การขอรับรองจาก สำนักงานคณะกรรมการอาหารและยา (อย.))
- 2. Data Readiness (การเตรียมข้อมูล)
- ทำ Data Inventory: ระบุแหล่งข้อมูล (ภาพถ่ายรังสี, รายงานห้องปฏิบัติการ, สัญญาณชีพ) และปริมาณตัวอย่างที่มี
- ประเมินคุณภาพข้อมูล: ความถูกต้อง ความสมบูรณ์ ความต่อเนื่อง และการมีป้ายกำกับ (labeling)
- จัดทำแผนการทำความสะอาดข้อมูล การทำ anonymization และมาตรการคุ้มครองข้อมูลส่วนบุคคล (PDPA)
- เตรียมสภาพแวดล้อมสำหรับการเก็บข้อมูล/annotation รวมถึงเครื่องมือบริหารจัดการข้อมูล (data catalog, dataset versioning)
- 3. Pilot (การทำโครงการนำร่อง)
- ออกแบบโครงการนำร่องเชิงทดลอง: กำหนดขอบเขต (หน่วยงาน เช่น ห้องฉุกเฉิน หรือรังสีวิทยา), ตัวชี้วัด (KPI) และระยะเวลาทดลอง
- เตรียมชุดข้อมูลสำหรับการฝึกและทดสอบ เบื้องต้นแนะนำอย่างน้อย 500–2,000 เคสขึ้นกับงานเพื่อให้มีตัวอย่างหลากหลาย
- ตั้งทีมงาน: Project Manager, Clinical Lead, Data Engineer, ML Engineer, Annotator, IT Support
- ติดตั้งระบบแบบแยก (sandbox) เพื่อทดสอบ integration กับระบบจริง (EMR/PACS) โดยไม่กระทบการรักษาจริง
- 4. Validation (การประเมินผลทางคลินิกและเชิงเทคนิค)
- การประเมินเชิงคลินิก: ทำการศึกษาเชิงสังเกตหรือเชิงทดลอง (observational study / prospective validation) เพื่อเปรียบเทียบผลการใช้ AI กับมาตรฐานทอง (gold standard)
- วัด KPI เช่น sensitivity/specificity, time-to-diagnosis, cost per case, และ user adoption
- ตรวจสอบผลกระทบต่อการตัดสินใจของแพทย์ (clinical workflow impact) และความเสถียรของโมเดลภายใต้ข้อมูลจริง
- เตรียมเอกสารสำหรับการขอรับรองจากหน่วยงานที่เกี่ยวข้อง (รายงานการศึกษา, risk assessment, cybersecurity assessment)
- 5. Deployment (การนำระบบไปใช้งานจริงแบบขั้นบันได)
- วางแผนการขยายผลเป็นเฟส (phase-in): เริ่มจากแผนกที่เตรียมพร้อมที่สุด ขยายไปยังแผนกอื่นตามลำดับ
- จัดทำ SOP การใช้งาน, แนวทางการรับผิดชอบทางคลินิก, และโมเดลการสนับสนุน (support & escalation)
- ปรับระบบให้เชื่อมต่อแบบ real-time กับ EMR/PACS และระบบแจ้งเตือนที่จำเป็น
- วางแผนการบำรุงรักษาโมเดล (model retraining schedule) และการจัดการเวอร์ชัน
- 6. Monitoring & Continuous Improvement (การติดตามและปรับปรุงต่อเนื่อง)
- ตั้งระบบ Monitoring ทั้งเชิงเทคนิค (uptime, latency, error rate) และเชิงคลินิก (KPI performance drift)
- กำหนด Threshold และการแจ้งเตือนเมื่อมีการเบี่ยงเบน (e.g., sensitivity ลดลง >5%)
- จัดทำกระบวนการ Feedback Loop ให้แพทย์/ผู้ใช้สามารถรายงานข้อผิดพลาด และนำข้อมูลใหม่กลับสู่ชุดฝึกอบรม
- ประเมินผลเป็นงวด (quarterly/annual) และวางแผนการปรับปรุงหรือขยายขอบเขตการใช้งาน
Checklist สำหรับผู้บริหารและทีมเทคนิค
- ผู้บริหาร: กำหนดเป้าหมายเชิงธุรกิจ งบประมาณ การอนุญาตเชิงนโยบาย และสนับสนุนการเปลี่ยนแปลงกระบวนงาน
- ทีมเทคนิค: ตรวจสอบสถาปัตยกรรม IT, การสำรองข้อมูล, การเข้ารหัส, และมาตรการความปลอดภัย
- ทีมคลินิก: กำหนดเกณฑ์วินิจฉัยอ้างอิง, มีส่วนร่วมในการระบุป้ายกำกับ (labeling) และประเมินผลการใช้งานจริง
- ด้านกฎหมาย/ความเสี่ยง: ตรวจสอบข้อบังคับของ อย., PDPA, และทำการประเมินความเสี่ยงทางคลินิก
ตัวอย่าง KPI ที่ควรวัด (พร้อมค่าตัวอย่างเป้าหมาย)
- Sensitivity / Specificity: เป้าหมายเบื้องต้น Sensitivity >90% และ Specificity >85% ขึ้นกับลักษณะงาน
- Time-to-diagnosis: ลดเวลาเฉลี่ยต่อเคสลง 30–50% เมื่อเทียบกับกระบวนการเดิม
- Cost per case: ลดต้นทุนต่อเคส 10–30% (รวมเวลาทำงานและทรัพยากร)
- User adoption / Satisfaction: อัตราการใช้งานโดยผู้ใช้เป้าหมาย >70% ภายใน 6 เดือน และคะแนนความพึงพอใจผู้ใช้ ≥4/5
- Operational metrics: ระบบมี uptime ≥99% และ latency ตอบสนอง < 2 วินาทีต่อคำขอ (ขึ้นกับ use-case)
ประมาณการงบประมาณและทรัพยากรที่จำเป็น (ตัวอย่างเป็นช่วง)
- เฟส Assessment & Proof-of-Concept (1–2 เดือน): 200,000–800,000 บาท (ค่าที่ปรึกษา, วิเคราะห์ความพร้อม, งานวิจัยเบื้องต้น)
- เฟส Data Readiness & Annotation (2–4 เดือน): 300,000–2,000,000 บาท (ค่าจ้าง annotators, storage, data pipeline)
- Pilot (3–6 เดือน): 500,000–4,000,000 บาท (development, deployment sandbox, integration, clinical staff time)
- Validation & Certification (6–12 เดือน): 500,000–3,000,000 บาท (การศึกษาทางคลินิก, เอกสารขอรับรอง, auditing)
- Deployment & Scaling: 1,000,000–10,000,000+ บาท (ขึ้นกับขนาดโรงพยาบาล, hardware/GPU, integration, licensing)
- งบประมาณประจำปีสำหรับการบำรุงรักษาและการพัฒนา: 10–25% ของงบประมาณการนำระบบออกใช้งานเต็มรูปแบบ
ทรัพยากรบุคคลตัวอย่าง: Project Manager (1), Clinical Lead (1–2), Data Engineer (1–2), ML Engineer (1–3), Software Engineer (1–2), Annotator/Clinical Reviewer (2–8), IT Support (1–2)
แผนการฝึกอบรมบุคลากรและการเปลี่ยนกระบวนงาน
- การฝึกอบรมแบบ Role-based: แยกหลักสูตรสำหรับแพทย์ (interpretation & limitations), พยาบาล (workflow integration), IT (maintenance & monitoring), และผู้บริหาร (governance & KPI review)
- รูปแบบการฝึกอบรม: ผสมผสาน e-learning (1–2 ชั่วโมง/โมดูล), เวิร์กชอปเชิงปฏิบัติ (half-day ถึง full-day), และการฝึกแบบ train-the-trainer
- ระยะเวลา: การอบรมเบื้องต้นสำหรับผู้ใช้ภาคคลินิก 1–2 สัปดาห์ก่อน deployment; การอบรมเชิงลึกสำหรับ IT/เทคนิค 4–8 สัปดาห์รวมการฝึกงานจริง
- การปรับกระบวนงาน: วิเคราะห์ workflow ปัจจุบัน ปรับ SOP, ระบุจุดที่ AI เป็น assistive vs autonomous และกำหนดขั้นตอนการตรวจสอบมนุษย์ (human-in-the-loop)
Governance, Regulation และความปลอดภัย
- จัดตั้งคณะกรรมการกำกับดูแล AI ประกอบด้วยผู้บริหาร ฝ่ายคลินิก IT กฎหมาย และตัวแทนผู้ป่วย
- ทำ Risk Assessment เชิงเทคนิคและเชิงคลินิก (รวมถึง bias assessment)
- เตรียมเอกสารการขอรับรองกับ อย. และ/หรือมาตรฐานสากล (เช่น ISO 13485, IEC 62304) หากจำเป็น
- มีแผนรับมือเหตุร้าย (incident response) และการสื่อสารกับผู้ป่วยเมื่อเกิดผลกระทบ
ตัวอย่างแผนเวลาเชิงปฏิบัติ (Roadmap ไมล์สโตน)
- เดือน 0–2: Assessment และจัดตั้งโครงสร้างโครงการ
- เดือน 2–6: Data readiness, annotation และพัฒนา prototype
- เดือน 6–9: Pilot ในสภาพแวดล้อมแยก และเก็บข้อมูลการใช้งาน
- เดือน 9–18: Validation ทางคลินิกและดำเนินการขอรับรอง (หากจำเป็น)
- เดือน 12–24: Deployment เชิงเฟสและขยายผลทั่วโรงพยาบาล
- ต่อเนื่อง: Monitoring, retraining และการปรับปรุงตามผลตอบรับ
สรุปคือ การนำ AI เข้าสู่โรงพยาบาลต้องอาศัยการวางแผนเชิงยุทธศาสตร์ร่วมกับการจัดการเชิงปฏิบัติ ทั้งด้านข้อมูล บุคลากร งบประมาณ และกฎระเบียบ การเริ่มจากโครงการนำร่องที่มีเกณฑ์วัดชัดเจนและกลไกการติดตามผลที่เข้มงวด จะช่วยลดความเสี่ยงและสร้างความเชื่อมั่นก่อนการขยายผลสู่การใช้งานจริงในวงกว้าง
บทสรุป
AI มีศักยภาพในการเปลี่ยนโฉมการรักษาและการจัดการระบบสุขภาพของไทยอย่างชัดเจน หากนำไปใช้เชิงระบบและคำนึงถึงจริยธรรมของข้อมูลตั้งแต่ต้น โดยเฉพาะในด้านการวินิจฉัยด้วยภาพ (radiology) การคัดกรองโรคเรื้อรัง การติดตามผู้ป่วยจากระยะไกล และระบบเตือนภาวะแทรกซ้อนล่วงหน้า งานวิจัยและโครงการนำร่องทั้งในประเทศและต่างประเทศรายงานการเพิ่มประสิทธิภาพการวินิจฉัยหรือการคัดกรองในช่วงประมาณ 20–40% ในบางกรณี ตัวอย่างเช่น AI ช่วยลดเวลารออ่านภาพเอกซเรย์และเพิ่มการเข้าถึงบริการสุขภาพในพื้นที่ห่างไกล อย่างไรก็ตาม ความสำเร็จเชิงระบบขึ้นกับการสร้างกรอบจริยธรรมข้อมูลที่เข้มแข็ง การคุ้มครองความเป็นส่วนตัว การแก้ไขอคติในโมเดล และการรับรองความโปร่งใสในการตัดสินใจของระบบ
การเริ่มต้นด้วยโครงการนำร่องที่มีการวัดผลชัดเจน (KPIs) ร่วมมือกันระหว่าง ภาครัฐ-เอกชน และการลงทุนใน คุณภาพข้อมูล เช่น การทำมาตรฐานข้อมูล การทำความสะอาดข้อมูล และการเชื่อมต่อระบบ (interoperability) จะช่วยให้การขยายผลเป็นไปได้จริงและลดความเสี่ยงเมื่อขยายสู่ระดับประเทศ การออกแบบแผนงานควรรวมการฝึกอบรมบุคลากร กรอบกฎหมายที่ยืดหยุ่น และมาตรการประเมินผลระยะยาว เพื่อให้ไทยสามารถบรรลุประโยชน์ทั้งด้านการเข้าถึงบริการ สุขภาพที่ดีขึ้น และประสิทธิภาพต้นทุนในอนาคต




