เมื่อยักษ์ค้าปลีกและผู้ให้บริการคลาวด์อย่างอเมซอนประกาศขยายบทบาทเข้าสู่ภาคการดูแลสุขภาพ ความสนใจของทั้งผู้ป่วย ผู้ให้บริการ และผู้กำกับดูแลก็เพิ่มขึ้นทันที ไม่ว่าจะเป็นการซื้อกิจการยาออนไลน์ การเปิดตัวบริการด้านยาและคลินิกเสมือน การพัฒนาบริการ AI และโซลูชันด้านข้อมูลสุขภาพบน AWS — ทั้งหมดนี้ชี้ให้เห็นแนวโน้มที่ชัดเจน: อเมซอนไม่ได้เข้ามาเพื่อทดลองเล่น แต่กำลังสร้างระบบนิเวศที่ผสานเทคโนโลยี AI เข้ากับการดูแลผู้ป่วยและการทำงานของแพทย์อย่างเป็นรูปธรรม
บทนำนี้ชี้นำประเด็นสำคัญของบทความเชิงวิเคราะห์ที่จะตามมา: เราจะเจาะลึกผลิตภัณฑ์และบริการ AI สำหรับผู้ป่วยและแพทย์ที่อเมซอนนำเสนอ (เช่น โซลูชันการวิเคราะห์ข้อมูลสุขภาพ การช่วยตัดสินใจทางคลินิก เครื่องมือติดตามระยะไกลและบริการจัดส่งยาผ่านแพลตฟอร์ม) ประเมินผลกระทบต่อระบบสุขภาพในเชิงการเข้าถึง คุณภาพ และต้นทุน พิจารณากรอบกฎหมายและการกำกับดูแลที่เกี่ยวข้องทั้งในสหรัฐฯ และตลาดต่างประเทศ รวมถึงเสนอขั้นตอนเชิงปฏิบัติการที่องค์กรการแพทย์สามารถนำไปใช้จริงได้ เช่น การบูรณาการข้อมูล การทดสอบเชิงคลินิก การยืนยันความปลอดภัยทางคลินิก และแผนบริหารการเปลี่ยนแปลง
ผู้บริหารโรงพยาบาล ผู้กำหนดนโยบาย และผู้ประกอบการด้านสุขภาพที่ต้องการเข้าใจโอกาสและความเสี่ยงจากการเข้ามาของอเมซอนจะพบแนวทางปฏิบัติ ข้อมูลเชิงสถิติ และตัวอย่างกรณีศึกษาที่ช่วยให้ตัดสินใจเชิงกลยุทธ์ได้ชัดเจนยิ่งขึ้น — โดยบทความนี้มุ่งให้ทั้งภาพรวมเชิงกลยุทธ์และคู่มือปฏิบัติการสำหรับการนำ AI ของอเมซอนไปประยุกต์ใช้ในบริบทจริงอย่างปลอดภัยและมีประสิทธิภาพ
บทนำ: ทำไมอเมซอนถึงลงสนามการดูแลสุขภาพ
บทนำ: ทำไมอเมซอนถึงลงสนามการดูแลสุขภาพ
ในช่วงไม่กี่ปีที่ผ่านมา อเมซอนได้ขยายการดำเนินงานเข้าสู่ภาคการดูแลสุขภาพอย่างเป็นรูปธรรม โดยผนวกจุดแข็งด้านอีคอมเมิร์ซ โลจิสติกส์ และแพลตฟอร์มคลาวด์เข้าด้วยกันเพื่อสร้างบริการที่ครอบคลุมตั้งแต่การสั่งยาไปจนถึงการวิเคราะห์ข้อมูลทางการแพทย์ ตัวอย่างความเคลื่อนไหวสำคัญได้แก่การเข้าซื้อ PillPack ในปี 2018 (มูลค่าราว $753 ล้าน), การเปิดตัว Amazon Pharmacy ในปี 2020, การประกาศซื้อ One Medical มูลค่าราว $3.9 พันล้าน และการผลักดันบริการบน AWS สำหรับภาคสุขภาพ เช่น Amazon HealthLake และ Amazon Comprehend Medical ตลอดจนการทดลองบริการเทเลเฮลธ์ผ่านโครงการอย่าง Amazon Care ซึ่งทั้งหมดสะท้อนการตั้งใจของอเมซอนที่จะเชื่อมต่อลูกค้า เข้ากับการดูแลสุขภาพแบบครบวงจร
เหตุผลเชิงกลยุทธ์ของการเคลื่อนตัวเข้าสู่ภาคสุขภาพนั้นชัดเจน: เป็นโอกาสทางธุรกิจขนาดใหญ่ในตลาดที่มีการใช้จ่ายต่อเนื่อง ทั้งด้านยาตามใบสั่ง การดูแลปฐมภูมิ และการจัดการข้อมูลสุขภาพดิจิทัล โดยตลาดสุขภาพดิจิทัลถูกคาดการณ์ว่าจะเติบโตเป็นมูลค่าหลายร้อยพันล้านดอลลาร์ภายในกลางทศวรรษ หน้าแข่งที่ใหญ่ที่สุดของอเมซอนคือการนำเครือข่ายลูกค้าจำนวนมาก—รวมถึงสมาชิก Prime ซึ่งมีฐานลูกค้าทั่วโลกหลายสิบถึงหลายร้อยล้านคน—มาสู่บริการสุขภาพ เพื่อสร้างรายได้ซ้ำและลดต้นทุนการจัดส่งยา นอกจากนั้นการใช้ AWS เป็นฐานยังช่วยให้อเมซอนเสนอระบบจัดเก็บ วิเคราะห์ และแลกเปลี่ยนข้อมูลทางการแพทย์ในระดับองค์กรได้อย่างรวดเร็วและปรับขนาดได้
มุมมองต่อการเคลื่อนไหวของอเมซอนแตกต่างไปตามกลุ่มผู้มีส่วนได้ส่วนเสีย โดยแต่ละฝ่ายเห็นทั้งโอกาสและความท้าทายสำคัญ:
- ผู้ป่วย: ได้ประโยชน์จากความสะดวกสบายในการสั่งยา การเข้าถึงบริการเทเลเมดิซีน และราคาแข่งขัน แต่มีความกังวลเกี่ยวกับความเป็นส่วนตัวของข้อมูลสุขภาพและคุณภาพการดูแลเมื่อเปลี่ยนผ่านไปสู่ช่องทางดิจิทัล
- แพทย์และบุคลากรทางการแพทย์: มองเห็นศักยภาพในการใช้ข้อมูลเชิงลึกจาก AWS เพื่อปรับปรุงการวินิจฉัยและการดูแล แต่ต้องเผชิญความท้าทายด้านการบูรณาการเวิร์กโฟลว์ ความปลอดภัยของข้อมูล และความรับผิดชอบทางคลินิก
- โรงพยาบาลและระบบผู้ให้บริการสุขภาพ: ได้ประโยชน์จากเครื่องมือคลาวด์และบริการวิเคราะห์ข้อมูลที่ช่วยเพิ่มประสิทธิภาพการดำเนินงาน แต่ต้องพิจารณาประเด็นการผูกขาดข้อมูลและการย้ายระบบที่อาจทำให้เกิดต้นทุนระยะสั้น
- ผู้จ่ายเงิน (ผู้ประกัน/นายจ้าง): สนใจโอกาสลดค่าใช้จ่ายโดยรวมผ่านการติดตามผล ผู้ป่วยทางไกล และการจัดการยาที่มีประสิทธิภาพขึ้น แต่ยังคงมองความเสี่ยงด้านผลลัพธ์ทางคลินิกและการควบคุมต้นทุนระยะยาว
สรุปได้ว่า การขยายตัวของอเมซอนสู่การดูแลสุขภาพไม่ได้เป็นเพียงการเพิ่มผลิตภัณฑ์ใหม่ แต่เป็นการรวมกันของทรัพยากรด้านลูกค้า โลจิสติกส์และคลาวด์ เพื่อบุกเบิกโมเดลธุรกิจที่เชื่อมต่อผู้ป่วย แพทย์ โรงพยาบาล และผู้จ่ายเงินเข้าด้วยกัน โดยความสำเร็จจะขึ้นกับความสามารถในการสร้างความเชื่อมั่นเรื่องความปลอดภัยข้อมูล การบูรณาการกับระบบเดิม และการพิสูจน์ว่าการแทรกแซงดิจิทัลนำไปสู่ผลลัพธ์ด้านสุขภาพที่ดีขึ้นและต้นทุนที่ต่ำลงจริง
บริบทตลาดและตัวเลขสำคัญ
บริบทตลาดและตัวเลขสำคัญ
ภาคสุขภาพดิจิทัลกำลังอยู่ในช่วงขยายตัวอย่างรวดเร็ว โดย ขนาดตลาดระดับโลก ถูกประเมินว่าอยู่ในระดับหลายแสนล้านดอลลาร์ภายในกลางทศวรรษ 2020s และถูกคาดการณ์ให้เติบโตด้วยอัตราการเติบโตเฉลี่ยต่อปี (CAGR) ที่อยู่ในช่วงประมาณ สองหลักเปอร์เซ็นต์ ขึ้นไป ขึ้นอยู่กับนิยามของตลาด (รวมถึง telehealth, remote monitoring, EHR, digital therapeutics และ AI ในการแพทย์) นักวิเคราะห์และรายงานเชิงอุตสาหกรรมหลายฉบับชี้ว่าแรงขับเคลื่อนจากการยอมรับเทเลเมดิซีน การกดดันด้านต้นทุนของระบบสุขภาพ และการลงทุนในโครงสร้างพื้นฐานดิจิทัลเป็นปัจจัยสำคัญที่หนุนการเติบโตนี้
ในส่วนของ AI ในการแพทย์ มูลค่าตลาดแม้จะเล็กกว่าตลาดดิจิทัลเฮลธ์โดยรวม แต่มีอัตราการเติบโตที่รวดเร็วอย่างมีนัยสำคัญ รายงานต่าง ๆ ประเมินว่าตลาด AI ทางการแพทย์มีมูลค่าหลายสิบพันล้านดอลลาร์และน่าจะเติบโตด้วย CAGR ที่มักอยู่ในช่วงกว่า 20% ต่อปี ในหลายการคาดการณ์ กิจกรรมที่ได้รับความสนใจสูงได้แก่ AI สำหรับการวินิจฉัยภาพทางรังสีแพทย์, ระบบช่วยตัดสินใจทางคลินิก (CDSS), การประมวลผลภาษาธรรมชาติ (NLP) สำหรับบันทึกเวชระเบียน และการวิเคราะห์ข้อมูลผู้ป่วยเพื่อการจัดการความเสี่ยง
อัตราการทดลองและการนำ AI ไปใช้ในหน่วยบริการสุขภาพมีความหลากหลายตามภูมิภาคและประเภทหน่วยงาน แต่การสำรวจร่วมกันจากโรงพยาบาลและองค์กรด้านสุขภาพระบุว่าประมาณ 30%–60% ของหน่วยบริการอยู่ในสถานะ pilot หรือมีการใช้งาน AI ในส่วนใดส่วนหนึ่งของการปฏิบัติงานแล้ว ตัวอย่างเช่น การใช้งาน AI ในภาครังสีวิทยาและภาพวินิจฉัยมีอัตราการนำไปใช้สูงกว่าในส่วนของงานบริหารหลังบ้าน อย่างไรก็ดี หลายหน่วยยังคงอยู่ในขั้นตอนการประเมินผลทางคลินิก การรับรองข้อบังคับ และการบูรณาการกับระบบเวชระเบียนอิเล็กทรอนิกส์
ฝั่งการลงทุนภาคเอกชนและสตาร์ทอัพด้านเฮลธ์เทคเห็นความเคลื่อนไหวที่ชัดเจนในช่วงไม่กี่ปีที่ผ่านมา แม้จะมีความผันผวนของเม็ดเงินลงทุนหลังช่วงพีกของปีที่มีการระดมทุนจำนวนมาก รายงานการลงทุนชี้ว่าในช่วงปีพีกมีการระดมทุนรวมของสตาร์ทอัพด้านสุขภาพดิจิทัลที่อยู่ในระดับ หลักสิบพันล้านดอลลาร์ต่อปี นักลงทุนสถาบันและบริษัทยักษ์ใหญ่เทคโนโลยีได้เพิ่มการลงทุนระยะยาวและการซื้อกิจการเพื่อเสริมความสามารถด้านคลาวด์, AI, และโครงสร้างพื้นฐานสำหรับผู้ให้บริการสุขภาพ ซึ่งรวมถึงการลงนามสัญญาระยะยาวกับโรงพยาบาลและระบบสุขภาพเพื่อให้บริการแพลตฟอร์มข้อมูลและ AI
- ขนาดตลาดดิจิทัลเฮลธ์ (โลก): อยู่ในระดับหลายแสนล้านดอลลาร์ คาดเติบโตด้วย CAGR สองหลัก
- มูลค่าตลาด AI ในการแพทย์: หลายสิบพันล้านดอลลาร์ โดยมี CAGR เกิน 20% ในหลายการคาดการณ์
- อัตราการทดลอง/นำ AI มาใช้ในหน่วยบริการ: ประมาณ 30%–60% อยู่ในสถานะทดลองหรือใช้งานจริงอย่างน้อยหนึ่งกรณีการใช้งาน
- แนวโน้มการลงทุน: การระดมทุนสตาร์ทอัพเฮลธ์เทคระดับหลายหมื่นล้านดอลลาร์ในช่วงปีพีก ขณะที่การลงทุนเชิงยุทธศาสตร์จากบริษัทเทคฯ เพิ่มขึ้นต่อเนื่อง
สรุปคือ ขนาดของโอกาสที่อเมซอนกำลังเข้าสู่นั้นมีทั้งความกว้างและความลึก — ไม่เพียงแต่ตลาดด้านโซลูชันการดูแลผู้ป่วยและผู้ให้บริการที่กำลังเติบโตเท่านั้น แต่ยังรวมถึงความต้องการโครงสร้างพื้นฐานคลาวด์ AI การวิเคราะห์ข้อมูล และการบูรณาการระบบที่หนาแน่นในระบบสุขภาพทั่วโลก ซึ่งเป็นพื้นที่ที่บริษัทเทคโนโลยีรายใหญ่สามารถสร้างความแตกต่างทางธุรกิจได้อย่างมีนัยสำคัญ
ผลิตภัณฑ์และบริการ AI ที่อเมซอนนำเสนอ
ผลิตภัณฑ์และบริการสำหรับผู้ป่วย (Patient-facing)
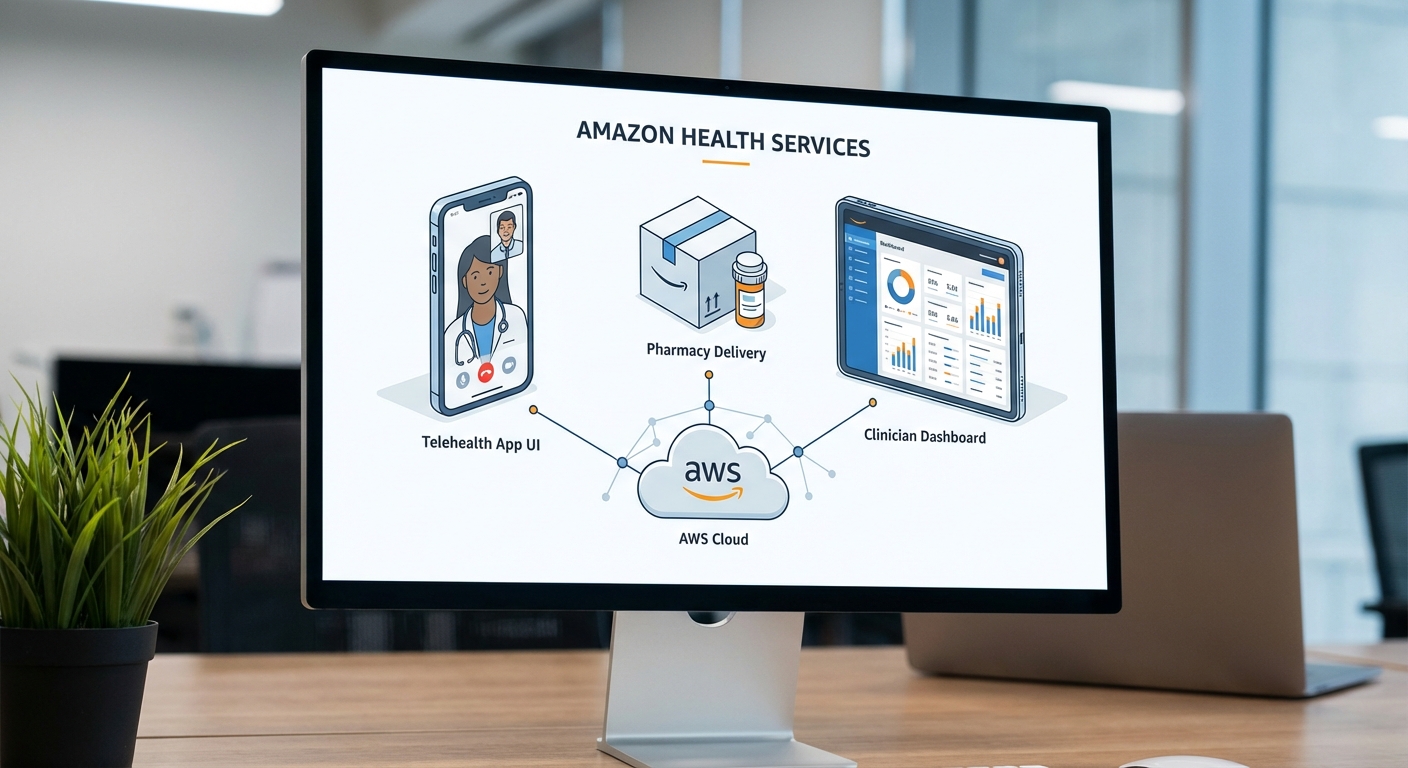
อเมซอนนำเสนอชุดบริการที่มุ่งตอบโจทย์ประสบการณ์ผู้ป่วยตั้งแต่การให้คำปรึกษาทางไกลจนถึงการจัดส่งยาแบบครบวงจร โดยใช้เทคโนโลยีคลาวด์และ AI เพื่อรองรับการสื่อสารแบบวิดีโอ ภาพและข้อความแบบเรียลไทม์ ตลอดจนการติดตามผลการรักษาหลังพบแพทย์ ตัวอย่างสำคัญได้แก่:
- Telehealth / Virtual care: โซลูชันที่พัฒนาได้ด้วย Amazon Chime SDK และ Amazon Connect ช่วยให้ผู้ให้บริการสามารถตั้งระบบนัดหมาย วิดีโอคอนเฟอเรนซ์ และช่องทางแชทสำหรับการปรึกษาได้อย่างปลอดภัย โดยรองรับการเข้ารหัสและการจัดการสิทธิ์ผู้ใช้
- Prescription delivery / Amazon Pharmacy: Amazon Pharmacy เป็นตัวอย่างเชิงพาณิชย์ที่ผสานระบบสั่งยาออนไลน์กับการจัดส่งถึงบ้าน ช่วยลดระยะเวลารอรับยาและเพิ่มความสะดวกสำหรับผู้ป่วยเรื้อรัง
- Virtual care pathways: การออกแบบเส้นทางการรักษาเชิงดิจิทัล (เช่น triage → virtual visit → e-prescription → follow-up) โดยผสมผสานแชทบอต (Amazon Lex), การจองคิว และการแจ้งเตือนอัตโนมัติ เพื่อให้ผู้ป่วยได้รับการดูแลต่อเนื่อง
สถิติและแนวโน้มที่เกี่ยวข้องชี้ให้เห็นว่า การใช้บริการ telehealth เพิ่มขึ้นอย่างมีนัยสำคัญตั้งแต่ปี 2020 ทำให้ผู้ให้บริการและแพลตฟอร์มอีคอมเมิร์ซที่มีเครือข่ายโลจิสติกส์เข้มแข็ง เช่น อเมซอน สามารถขยายบริการด้านการดูแลผู้ป่วยได้รวดเร็วและมีประสิทธิภาพยิ่งขึ้น
เครื่องมือสำหรับคลินิกและแพทย์ (Clinical tools for providers)
สำหรับทีมแพทย์และคลินิก อเมซอนเสนอเครื่องมือ AI ที่ช่วยลดภาระงานเชิงเอกสาร เพิ่มความแม่นยำของการวินิจฉัย และปรับปรุงกระบวนการทำงานภายในคลินิก ตัวอย่างบริการและการใช้งานจริง ได้แก่:
- NLP สำหรับบันทึกทางการแพทย์ (เช่น Amazon Comprehend Medical): สามารถสกัดข้อมูลสำคัญจากบันทึกผู้ป่วย หมายถึงการจับคีย์เวิร์ด เงื่อนไขยา และปฏิกิริยาระหว่างยา ช่วยให้การสรุปประวัติผู้ป่วยและการเข้าถึงข้อมูลที่สำคัญเร็วขึ้น ตัวอย่าง: โรงพยาบาลใช้ NLP ตรวจหาโรคประจำตัวที่ไม่ได้ถูกระบุในสรุปมือเพื่อปรับแผนการรักษา
- AI diagnostic assist และการวินิจฉัยเชิงภาพ: โมเดลที่ฝึกบน Amazon SageMaker สามารถช่วยวิเคราะห์ภาพรังสีหรือผลแลบเบื้องต้นเป็นตัวช่วยตัดสินใจให้แพทย์ เช่น การคัดกรองภาพ X-ray หรือ CT เบื้องต้นก่อนการวินิจฉัยโดยแพทย์มนุษย์
- Workflow automation และการลดภาระเอกสาร: การเชื่อมต่อ Transcribe Medical กับระบบ EHR และการตั้งค่า Workflows ด้วย AWS Step Functions หรือ Lambda ช่วยแปลงการสนทนาระหว่างแพทย์-ผู้ป่วยเป็นบันทึกย่ออัตโนมัติ ลดเวลาที่ต้องใช้ในการบันทึกประวัติและสรุปการรักษา
ผลลัพธ์เชิงปฏิบัติ เช่น การลดเวลาบันทึกเอกสารและการเพิ่มอัตราการสกัดข้อมูลที่ถูกต้อง ช่วยให้แพทย์มีเวลาพบผู้ป่วยมากขึ้นและลดความล้าจากงานเอกสาร
โซลูชันระดับองค์กร (Enterprise solutions)
สำหรับหน่วยงานด้านการดูแลสุขภาพขนาดใหญ่และระบบเครือข่าย โรงพยาบาลหรือผู้ให้บริการด้านสุขภาพ อเมซอนเสนอแพลตฟอร์มเชิงสถาปัตยกรรมที่รองรับการจัดเก็บข้อมูลสุขภาพขนาดใหญ่ การทำงานร่วมกันระหว่างระบบ และการต่อเชื่อมกับระบบภายนอก ตัวอย่างสำคัญได้แก่:
- Health data lakes (เช่น AWS HealthLake): แพลตฟอร์มที่ออกแบบมาเพื่อรวบรวมข้อมูลสุขภาพจากแหล่งต่าง ๆ ในรูปแบบที่จัดระเบียบตามมาตรฐาน FHIR ช่วยให้องค์กรสามารถค้นหาและวิเคราะห์ข้อมูลผู้ป่วยในระดับ population health ได้ง่ายขึ้น
- Interoperability และมาตรฐานข้อมูล: การสนับสนุน FHIR, HL7 และมาตรฐานแลกเปลี่ยนข้อมูลอื่น ๆ ช่วยให้องค์กรสามารถแลกเปลี่ยนข้อมูลกับผู้ให้บริการรายอื่น ระบบ EHR และผู้ร่วมงานในเครือข่ายได้อย่างปลอดภัย
- APIs และ Third-party integrations: Amazon API Gateway, AWS Marketplace และเครือข่ายพันธมิตร (APN) อนุญาตให้องค์กรผสานโซลูชันของบุคคลที่สาม เช่น ระบบเภสัชกรรม ระบบวินิจฉัยภาพ หรือ analytics tools เข้ากับสภาพแวดล้อมของตนได้อย่างยืดหยุ่น
ตัวอย่างการนำไปใช้จริง ได้แก่ การสร้าง Data Lake ที่รวบรวมข้อมูลจากคลินิกต่างจังหวัดเพื่อนำมาวิเคราะห์แนวโน้มการเกิดโรค การเชื่อมต่อระบบ EHR ของเครือโรงพยาบาลผ่าน API ที่ปลอดภัย และการใช้งานโมเดลวิเคราะห์เชิงคาดการณ์เพื่อจัดสรรทรัพยากร (เช่น เตียงและบุคลากร) อย่างมีประสิทธิภาพ
สรุปแล้ว ชุดบริการของอเมซอนครอบคลุมทั้งส่วนที่หันตรงสู่ผู้ป่วย เครื่องมือที่เพิ่มประสิทธิภาพการทำงานของคลินิก และโครงสร้างพื้นฐานระดับองค์กร ซึ่งเมื่อผสานกันแล้วจะช่วยขับเคลื่อนการดูแลสุขภาพเชิงรุก (proactive care) และการตัดสินใจบนพื้นฐานข้อมูล (data-driven care) ให้เกิดขึ้นได้จริงในระดับระบบ
เทคโนโลยี AI และสถาปัตยกรรมข้อมูล
เทคโนโลยี AI และสถาปัตยกรรมข้อมูล
การผลักดันบริการด้านสุขภาพด้วย AI จำเป็นต้องอาศัยชุดเทคโนโลยีที่หลากหลาย ทั้งโมเดลภาษาขนาดใหญ่ (LLMs) และเทคนิค Machine Learning ประเภทต่างๆ เพื่อรองรับการสรุปเวชระเบียน การวิเคราะห์ภาพทางการแพทย์ และการคาดการณ์ผลลัพธ์ของผู้ป่วย ในเชิงปฏิบัติ การนำ LLM มาใช้สรุปบันทึกและจดหมายเวชระเบียน (clinical notes) มักใช้กลยุทธ์ผสมระหว่าง fine-tuning กับเทคนิค retrieval-augmented generation (RAG) เพื่อให้โมเดลสามารถอ้างอิงข้อมูลทางการแพทย์ที่ถูกจัดระเบียบไว้ในฐานความรู้ที่เชื่อถือได้ งานวิจัยและกรณีศึกษาจากภาคอุตสาหกรรมชี้ว่า การใช้ LLM ในการสรุปเอกสารทางคลินิกสามารถลดเวลาที่แพทย์ใช้ในการอ่านเอกสารเบื้องต้นได้ประมาณ 30–60% ขึ้นกับคุณภาพข้อมูลต้นทางและการตั้งค่าโมเดล
ประเภทโมเดลที่ใช้งานในสถาปัตยกรรมเพื่อการดูแลสุขภาพโดยทั่วไปได้แก่:
- NLP / LLMs: สำหรับการสรุปเวชระเบียน, การแยกข้อเท็จจริง (entity extraction), การจับคู่อาการกับรหัสโรค (ICD mapping) และการตอบคำถามเชิงคลินิก
- Computer Vision: โมเดล CNN / ViT และสถาปัตยกรรม segmentation/ROI สำหรับภาพถ่ายรังสี, CT, MRI และการตรวจวัดจุดผิดปกติ (e.g., tumor detection, segmentation)
- Predictive Models: โมเดลเวลา-ต่อ-เวลา (RNN/Transformer for time-series), XGBoost/LightGBM และโมเดลเชิงสาเหตุ สำหรับการคาดการณ์การเข้าโรงพยาบาลซ้ำ ความเสี่ยงภาวะแทรกซ้อน และการจัดลำดับความเร่งด่วนของการรักษา
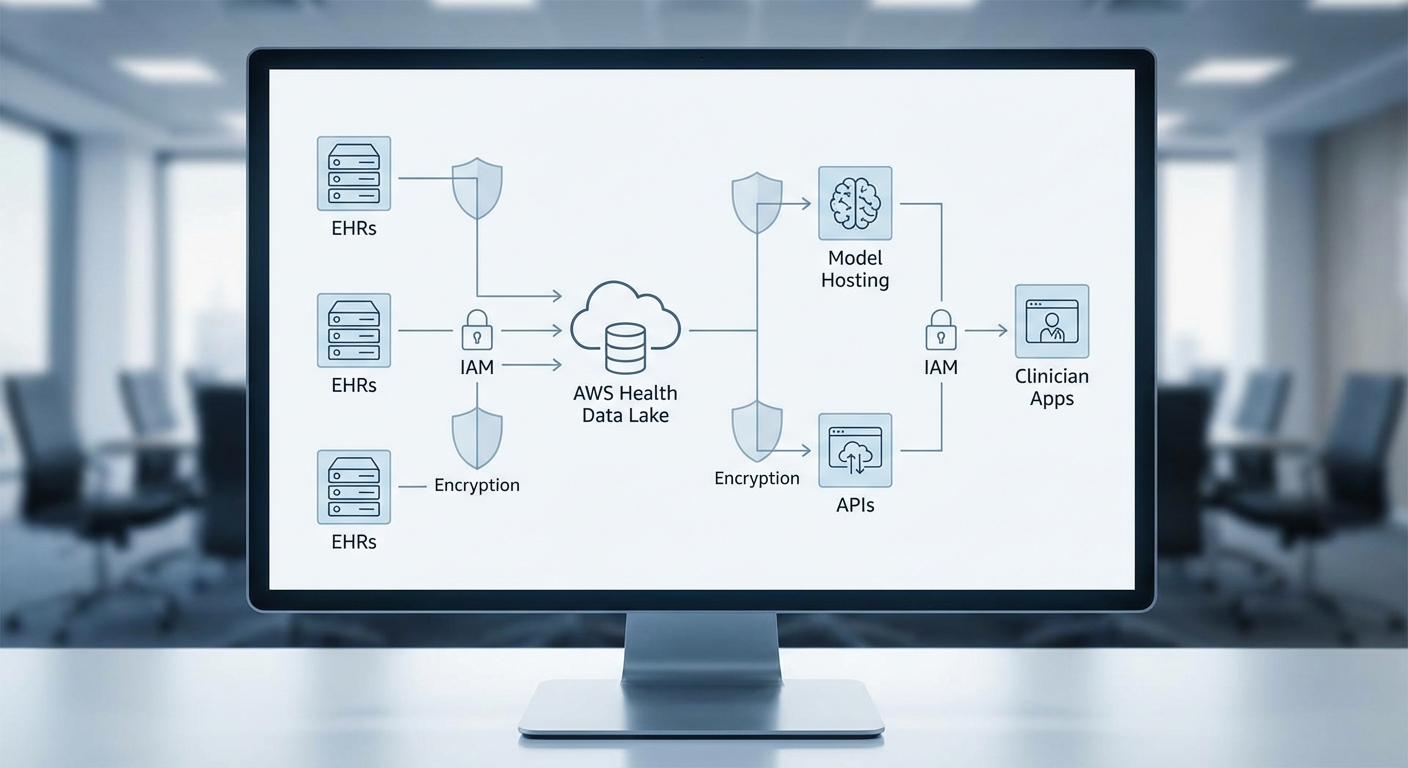
ในด้านสถาปัตยกรรมข้อมูล สิ่งสำคัญคือการออกแบบเส้นทางข้อมูลตั้งแต่การรับข้อมูล (data ingestion) จนถึงการให้บริการผลลัพธ์แก่ผู้ใช้ปลายทาง โดยองค์ประกอบหลักมักประกอบด้วย:
- Data Ingestion: รับข้อมูลจาก EHR/HIS (FHIR, HL7 v2), ระบบภาพ (DICOM), ระดับอุปกรณ์ IoT/monitoring และข้อมูลห้องแล็บ ผ่าน connector แบบ batch หรือ stream (e.g., Kafka, AWS Kinesis)
- Normalization & ETL: การทำความสะอาด แปลงรูปแบบตามมาตรฐาน (เช่น FHIR resource mapping), การ de-identification/pseudonymization ก่อนนำเข้าสู่ระบบกลาง
- HealthLake-style Data Lake / Lakehouse: เก็บข้อมูลเชิงโครงสร้างและกึ่งโครงสร้างในรูปแบบที่สามารถค้นหาและดึงกลับได้ (indexing, partitioning) พร้อม metadata/catalog (data catalog, provenance) เพื่อรองรับการค้นคืนด้วย RAG และการฝึกโมเดล
- Model Serving & APIs: โฮสต์โมเดลบนโครงสร้างพื้นฐานคลาวด์ด้วยคอนเทนเนอร์ (Kubernetes) หรือบริการจัดการโมเดล (model server เช่น Triton, TorchServe, หรือ managed services) พร้อม REST/gRPC APIs สำหรับการเรียกใช้งานแบบ synchronous/async

การโฮสต์โมเดลบนคลาวด์ต้องพิจารณาทั้งประสิทธิภาพและความปลอดภัย โดยทั่วไปแนวปฏิบัติที่พบบ่อยได้แก่การใช้ autoscaling สำหรับ inference, การแบ่งชั้นงาน (edge/on-premises สำหรับข้อมูล PHI ที่มีข้อจำกัดเรื่อง latency หรือนโยบาย; cloud สำหรับงาน batch และการฝึกฝน) และการใช้งาน hardware accelerator (GPUs/TPUs) สำหรับการฝึกและ inference แบบ heavy-duty ในระดับทรงพลัง นอกจากนี้กระบวนการ MLOps จะรวม CI/CD ของโมเดล, การทดสอบแบบอัตโนมัติ (unit/integration test), การตรวจสอบ performance & drift, และ pipeline สำหรับการรีเทรนโมเดลด้วยข้อมูลที่ได้รับอนุญาต
มาตรการความปลอดภัยและการปกป้องข้อมูลเป็นหัวใจสำคัญของระบบสุขภาพ โดยแนวทางที่จำเป็นประกอบด้วย:
- Encryption: การเข้ารหัสข้อมูลทั้งที่พักและระหว่างการส่ง (encryption-at-rest เช่น AES-256 และ encryption-in-transit เช่น TLS 1.2+/TLS 1.3)
- Identity & Access Management (IAM): หลักการ least privilege, role-based access control (RBAC) หรือ attribute-based access control (ABAC) สำหรับการกำหนดสิทธิ์แยกตามบทบาทผู้ใช้และบริบทของการเข้าถึง
- Key Management: การใช้ Hardware Security Modules (HSM) หรือบริการ KMS สำหรับการจัดการคีย์เข้ารหัสและการหมุนคีย์ (key rotation)
- Audit Trails & Logging: การเก็บ log แบบไม่สามารถแก้ไข (immutable audit logs), การผสานกับ SIEM และการตั้งค่าการแจ้งเตือนเมื่อเกิดกิจกรรมที่ผิดปกติ เพื่อให้สามารถตรวจสอบย้อนหลังและปฏิบัติตามข้อกำหนดเชิงกฎหมาย (เช่น HIPAA, GDPR)
- Data Governance: นโยบาย consent, การทำ de-identification/pseudonymization, การใช้ synthetic data ในการพัฒนา และเทคนิคเช่น differential privacy หรือ federated learning เมื่อจำเป็นเพื่อลดการเผยแพร่ PHI
สุดท้าย ความท้าทายเชิงเทคนิคที่ต้องเตรียมรับมือรวมถึงการจัดการความไม่สอดคล้องของข้อมูล (heterogeneous data), ปัญหา bias และความไม่แน่นอนของโมเดล, latency ที่ต้องการสำหรับการตัดสินใจทางคลินิกแบบเรียลไทม์ และการรับรองความโปร่งใส (explainability) ต่อทีมแพทย์ ตัวอย่างแนวทางที่ใช้งานได้จริงคือการรวมระบบ RAG เพื่อให้ LLM อ้างอิงหลักฐานจาก FHIR-indexed documents พร้อม metadata เชิงแหล่งที่มา และการใช้เครื่องมืออธิบายการตัดสินใจของโมเดล (เช่น SHAP, saliency maps สำหรับภาพ) เพื่อให้ผลลัพธ์มีความน่าเชื่อถือและสอดคล้องกับการปฏิบัติทางคลินิก
กฎระเบียบ ความเป็นส่วนตัว และความเสี่ยงทางจริยธรรม
กรอบกฎหมายที่ต้องคำนึงถึง
เมื่ออเมซอนขยายบริการด้วยโซลูชัน AI ในภาคการดูแลสุขภาพ จะต้องพิจารณากรอบข้อกฎหมายที่มีผลข้ามชาติและท้องถิ่นอย่างรอบด้าน ในระดับสากล GDPR ของสหภาพยุโรปกำหนดบทลงโทษสูงสุดถึง 20 ล้านยูโรหรือ 4% ของรายได้ทั่วโลก ซึ่งเกี่ยวข้องโดยตรงกับการประมวลผลข้อมูลสุขภาพที่เป็นข้อมูลเชิงละเอียด นอกจากนี้ในสหรัฐฯ ระบบสุขภาพต้องปฏิบัติตาม HIPAA ที่ครอบคลุมการเก็บ รักษา และส่งต่อ Protected Health Information (PHI) โดยหน่วยงานบังคับใช้ (OCR) ได้ออกมาตรการและค่าปรับสำหรับการละเมิด ความรับผิดชอบเหล่านี้ยังรวมถึงกฎระเบียบของหน่วยกำกับดูแลด้านการแพทย์ เช่น FDA สำหรับซอฟต์แวร์ที่จัดว่าเป็น Software as a Medical Device (SaMD) และกฎระเบียบท้องถิ่นอื่นๆ เช่น PDPA ของไทย ที่มีผลบังคับใช้และการคุ้มครองข้อมูลส่วนบุคคล
การขยายธุรกิจในหลายตลาดจึงต้องออกแบบกระบวนการให้สอดคล้องทั้งเชิงเทคนิคและเชิงสัญญา โดยรวมถึงการทำ Data Protection Impact Assessment (DPIA) และการจัดทําข้อตกลงการประมวลผลข้อมูล (Data Processing Agreement) กับผู้ให้บริการที่เกี่ยวข้อง การไม่ปฏิบัติตามอาจก่อให้เกิดความเสี่ยงทั้งค่าปรับทางกฎหมายและความเสียหายทางชื่อเสียง ซึ่งในภาคการแพทย์มักมีผลกระทบรุนแรงต่อความเชื่อมั่นของผู้ป่วย
ความเป็นส่วนตัวของผู้ป่วยและการควบคุมสิทธิ์การเข้าถึงข้อมูล
ข้อมูลสุขภาพถือเป็นข้อมูลที่มีความอ่อนไหวสูง ดังนั้นต้องมีหลักการ least privilege และการควบคุมการเข้าถึงแบบละเอียด (role-based access control) ควบคู่กับการเข้ารหัสข้อมูลทั้งขณะเก็บและขณะส่ง (encryption in transit & at rest) รวมถึงการใช้นโยบายการเก็บรักษาข้อมูล (data retention policies) ที่ชัดเจน การทำ de-identification หรือ pseudonymization ก่อนนำข้อมูลมาฝึกโมเดลเป็นแนวปฏิบัติสำคัญ แต่ต้องระวังว่าเทคนิคบางอย่างอาจไม่เพียงพอหากรวมข้อมูลจากหลายแหล่งจนสามารถย้อนกลับมาหาผู้ป่วยได้
สิทธิของเจ้าของข้อมูล เช่น สิทธิในการเข้าถึง (access), สิทธิในการลบ (right to be forgotten), และสิทธิในการคัดค้านการประมวลผล ต้องถูกจัดการด้วยกระบวนการที่โปร่งใสและสามารถตรวจสอบได้ รวมถึงต้องมีการบันทึก (audit logs) ที่ครบถ้วนเพื่อใช้ในการตอบคำถามของผู้ป่วยหรือหน่วยงานกำกับดูแล การออกแบบ consent flows ที่เข้าใจได้และแยกแยะการยินยอมสำหรับการใช้งานทางคลินิก เทคโนโลยีวิจัย และการตลาด จะช่วยลดความเสี่ยงทางกฎหมายและเพิ่มความไว้วางใจจากผู้ป่วย
ประเด็นจริยธรรม: อคติของโมเดล ความโปร่งใส และความรับผิดชอบทางคลินิก
โมเดล AI มีความเสี่ยงด้าน อคติ (bias) เมื่อข้อมูลฝึกไม่เป็นตัวแทนของประชากรหรือสะท้อนความเหลื่อมล้ำเดิม ตัวอย่างเช่น โมเดลตรวจหาภาวะหัวใจหรือค่าดัชนีที่อาจทำงานด้อยกว่ากลุ่มชาติพันธุ์หรือเพศบางกลุ่ม ซึ่งอาจนำไปสู่การวินิจฉัยหรือการรักษาที่ไม่เป็นธรรม การประเมินความแตกต่างของผลลัพธ์ตามกลุ่มประชากร (disparate impact analysis) และการนำมาตรการลดอคติ เช่น re-sampling, re-weighting หรือ fairness-aware learning มาใช้เป็นสิ่งจำเป็น
นอกจากนั้น ความโปร่งใส (explainability) ของระบบ AI ก็เป็นประเด็นสำคัญในบริบทการแพทย์ แพทย์และผู้ป่วยต้องเข้าใจเหตุผลเบื้องหลังคำแนะนำของระบบ เพื่อให้สามารถตัดสินใจร่วมกันได้อย่างมีข้อมูลและรับผิดชอบ การนำเทคนิคอธิบายผล (เช่น feature attribution, counterfactual explanations) มาประยุกต์ใช้ ควรถูกออกแบบให้อธิบายได้ในระดับที่เหมาะสมกับผู้ใช้แต่ละกลุ่ม—ทั้งแพทย์และผู้ป่วย—โดยไม่ละเลยความแม่นยำและบริบททางคลินิก
ในแง่ของ ความรับผิดชอบทางคลินิก ต้องมีการกำหนดขอบเขตหน้าที่อย่างชัดเจนว่าเมื่อใดที่ระบบ AI เป็นเพียงเครื่องมือช่วยตัดสินใจ (decision support) และเมื่อใดที่มีการใช้ผลลัพธ์เป็นการตัดสินใจอัตโนมัติ การทดลองทางคลินิก การประเมินความปลอดภัย และการมีมนุษย์เป็นส่วนหนึ่งของวงจรการตัดสินใจ (human-in-the-loop) จะช่วยลดความเสี่ยงทางการแพทย์และทางกฎหมาย
คำแนะนำเชิงปฏิบัติการเพื่อการลดความเสี่ยง
- ออกแบบตามหลัก Privacy-by-Design: นำการคุ้มครองข้อมูลมาเป็นองค์ประกอบตั้งแต่ขั้นออกแบบระบบ ใช้การเข้ารหัส, การแยกข้อมูล, และการลดข้อมูลที่ไม่จำเป็น (data minimization).
- ดำเนิน DPIA และการทบทวนความเสี่ยงอย่างสม่ำเสมอ: ประเมินผลกระทบต่อสิทธิผู้ป่วยก่อนเปิดใช้ระบบและเมื่อมีการเปลี่ยนแปลงโมเดลหรือแหล่งข้อมูล.
- ใช้เทคนิคลดอคติและตรวจสอบความเป็นธรรม: ทำการวัด fairness metrics, ทดสอบผลลัพธ์ข้ามกลุ่มประชากร และปรับปรุงโมเดลเมื่อพบความไม่เป็นธรรม.
- เพิ่มความโปร่งใสและความสามารถในการอธิบาย: จัดทำข้อมูลอธิบายผลลัพธ์สำหรับผู้ใช้งานทางการแพทย์และผู้ป่วย พร้อมข้อมูลความเชื่อมั่น (confidence intervals) และข้อจำกัดของโมเดล.
- กำหนดกรอบความรับผิดชอบทางคลินิกและการกำกับดูแล: ระบุหน้าที่ของแพทย์และของระบบ AI ชัดเจน จัดตั้งคณะกรรมการจริยธรรมด้าน AI และกระบวนการประเมินทางคลินิกก่อนใช้งานจริง.
- สัญญาและมาตรการทางสัญญา: ใช้ข้อตกลงการประมวลผลข้อมูลที่เข้มแข็งกับพันธมิตรภายนอก รวมถึงข้อกำหนดเรื่องการเก็บรักษา ความปลอดภัย และการแจ้งเหตุกรณีรั่วไหล.
- สร้างระบบตรวจจับและตอบสนองต่อเหตุการณ์: มีแผนการตอบสนองต่อการละเมิดข้อมูล การประเมินผลการทำงานของโมเดลอย่างต่อเนื่อง และช่องทางการแจ้งปัญหาจากผู้ใช้/ผู้ป่วย.
- ฝึกอบรมบุคลากรและให้ข้อมูลกับผู้ป่วย: ให้การอบรมด้านข้อจำกัดของ AI, กระบวนการตัดสินใจ และสิทธิของผู้ป่วย เพื่อส่งเสริมการใช้งานอย่างรับผิดชอบ.
- พิจารณาเทคนิคเชิงนวัตกรรมเพื่อความเป็นส่วนตัว: ใช้ federated learning, differential privacy หรือ synthetic data เมื่อเป็นไปได้ เพื่อลดความเสี่ยงจากการรวมข้อมูลศูนย์กลาง.
ตัวอย่างการใช้งานจริงและผลลัพธ์ (case studies/pilot)
ตัวอย่างกรณีศึกษาเชิงปฏิบัติการ
ในช่วง 2–3 ปีที่ผ่านมา มีองค์กรการแพทย์หลายแห่งทดลองนำโซลูชันของอเมซอนที่ใช้ AI/ML ไปผสานในกระบวนการดูแลผู้ป่วย ผลลัพธ์เชิงปริมาณที่รายงานจากโครงการนำร่อง (pilot) แสดงให้เห็นทั้งการประหยัดเวลา การเพิ่มประสิทธิภาพการเข้าถึงผู้ป่วย และการปรับปรุงผลลัพธ์ทางคลินิก ตัวอย่างที่เด่นได้แก่:
1) โรงพยาบาลเอกชนแห่งหนึ่ง — ลดเวลาเขียนบันทึกของแพทย์
โรงพยาบาลทดลองใช้ Amazon Transcribe Medical ร่วมกับการประมวลผลภาษาธรรมชาติ (NLP) เพื่อถอดความและสรุปบันทึกการตรวจรักษา ผลลัพธ์จากกลุ่มแพทย์ 120 คนในช่วง 6 เดือน พบว่าเวลาเฉลี่ยที่แพทย์ต้องใช้ในการทำบันทึกลดลงจาก 45 นาทีต่อผู้ป่วยเป็น 30 นาที ซึ่งเท่ากับการลดเวลาได้ประมาณ 33% นอกจากนี้ ความพึงพอใจของแพทย์ (Net Promoter Score) เพิ่มขึ้น 12 จุด และเวลาออกเอกสารการรักษาลดลงจากเฉลี่ย 24 ชั่วโมงเป็น 6–8 ชั่วโมง ทำให้การส่งต่อและการสั่งยาเร็วขึ้น
2) ศูนย์รังสีวินิจฉัย — คัดกรองภาพถ่ายทางการแพทย์แบบไตรจ์
ศูนย์ทดลองใช้งานโมเดลที่พัฒนาใน Amazon SageMaker ร่วมกับโครงสร้างพื้นฐานเก็บภาพบน AWS เพื่อคัดกรองภาพ CT/ X‑ray เบื้องต้นสำหรับภาวะเฉียบพลัน ผลการทดลอง 9 เดือนกับชุดข้อมูลผู้ป่วยเฉพาะโรค พบว่าโมเดลช่วยลดเวลารอการอ่านภาพเฉลี่ยจาก 10 ชั่วโมงเป็น 4 ชั่วโมง และเพิ่มอัตราการตรวจพบความผิดปกติที่ต้องรีบดูแล (sensitivity) จาก 82% เป็น 90% ในขณะเดียวกันอัตราการส่งต่อผู้ป่วยฉุกเฉินเพิ่มขึ้น 18% ซึ่งส่งผลให้การเริ่มต้นการรักษาเร็วขึ้น
3) เครือข่ายคลินิกชุมชน — เพิ่มการติดตามผู้ป่วยหลังออกจากโรงพยาบาล
คลินิกที่ใช้ระบบติดตามผู้ป่วยเชิงรุก โดยผสานเสียงตอบรับอัตโนมัติและโมเดลคาดการณ์ความเสี่ยงบน Amazon HealthLake และบริการแจ้งเตือน พบว่าอัตราการติดตามผู้ป่วยภายใน 7 วันหลังออกจากโรงพยาบาลเพิ่มจาก 62% เป็น 88% และอัตราการกลับมาเข้าโรงพยาบาล (readmission) ภายใน 30 วันลดลงจาก 14% เป็น 9% ทำให้ประหยัดค่าใช้จ่ายต่อผู้ป่วยโดยรวมในการติดตามลดลงประมาณ 25%
บทเรียนที่ได้และข้อจำกัด
จากการทดลองใช้งานจริง มีบทเรียนเชิงปฏิบัติการที่สำคัญดังนี้
- คุณภาพข้อมูลเป็นตัวกำหนดความสำเร็จ — ข้อมูลที่ไม่สมบูรณ์หรือมีความเบี่ยงเบนทางเทคนิค (เช่น เสียงบันทึกที่มีเสียงรบกวน ภาพที่ไม่ชัด) จะลดความแม่นยำของโมเดลได้มาก การทำ data cleaning และการติดแท็กข้อมูลคุณภาพสูงจึงจำเป็น
- การผสานเข้ากับ workflow ของคลินิกเป็นหัวใจสำคัญ — โซลูชันที่ไม่สอดคล้องกับวิธีการทำงานของแพทย์/พยาบาลมักถูกปฏิเสธแม้จะมีผลลัพธ์ที่ดี จึงควรออกแบบให้รองรับการทำงานจริง (human-in-the-loop)
- ความเป็นส่วนตัวและการปฏิบัติตามกฎระเบียบ — การจัดการข้อมูลสุขภาพต้องมั่นใจในมาตรการรักษาความปลอดภัย (encryption, access control, audit trail) และการปฏิบัติตามกฎหมายท้องถิ่น เช่น PDPA/ HIPAA
- ความจำเป็นของการรับรองจากผู้ใช้และการฝึกอบรม — แพทย์และบุคลากรต้องมีเวลาฝึกใช้งานและเข้าใจข้อจำกัดของระบบเพื่อให้เกิดการยอมรับ
- ความเสี่ยงด้านอคติของโมเดล — หากชุดฝึกมีการกระจายตัวของกลุ่มประชากรไม่สมดุล อาจเกิดการคาดการณ์ที่ไม่เป็นธรรม ควรทำการประเมิน bias อย่างสม่ำเสมอ
คำแนะนำสำหรับการออกแบบโครงการนำร่อง (Pilot)
เพื่อเพิ่มโอกาสความสำเร็จในการนำโซลูชัน AI ของอเมซอนไปใช้ แนะนำแนวทางการออกแบบโครงการนำร่องดังนี้
- กำหนดตัวชี้วัดเชิงปริมาณ (Pilot metrics) — ควรวัดทั้งประสิทธิภาพและผลกระทบทางคลินิก เช่น
- เวลาเฉลี่ยในการบันทึก (minutes per encounter)
- เวลาในการอ่านภาพหรือเวลารอการรักษา (hours to diagnosis)
- ความแม่นยำทางคลินิก (sensitivity, specificity, PPV, NPV)
- อัตราการติดตามผู้ป่วย (follow-up rate ภายใน 7/30 วัน)
- อัตราการอ่านซ้ำหรือ readmission rate
- คะแนนความพึงพอใจของผู้ใช้ (clinician/patient satisfaction)
- ระบุผู้มีส่วนได้ส่วนเสีย (Stakeholders) — ควรมีผู้แทนจากฝ่ายต่อไปนี้ในทีมโครงการ: CIO/CTO, Chief Medical Information Officer (CMIO), ผู้นำฝ่ายการพยาบาล, เจ้าหน้าที่ด้านความปลอดภัยข้อมูล, แพทย์จากหน่วยงานนำร่อง, ผู้แทนจากฝ่ายปฏิบัติการ และผู้จำหน่าย/พันธมิตรด้านเทคนิค
- ขอบเขตและขนาดตัวอย่าง — เริ่มจากหน่วยงานขนาดเล็ก (เช่น 2–3 ห้องตรวจ หรือ 1 หน่วยบริการรังสี) จำนวนผู้ป่วย/กรณีอย่างน้อย 200–500 ราย ขึ้นกับความแปรปรวนของเหตุการณ์ เพื่อให้ได้ความเชื่อมั่นทางสถิติ
- ระยะเวลา — ระยะเวลานำร่องแนะนำที่เหมาะสมคือ 3–6 เดือน สำหรับ Proof-of-Concept ที่วัดผลเชิงปริมาณและ 6–12 เดือน หากต้องการประเมินผลกระทบเชิงคลินิกและเศรษฐศาสตร์
- แผนการประเมินและการปรับปรุง — กำหนดช่วงเวลาสำหรับการประเมินผล (รายเดือน) และวงรอบการปรับปรุง (sprint) ให้ทีมสามารถอัพเดตโมเดล ปรับ workflow และแก้ปัญหาด้านคุณภาพข้อมูลได้อย่างต่อเนื่อง
- การบริหารความเสี่ยง — จัดให้มีการทดสอบความปลอดภัย การประเมิน bias และการรับรองจากคณะกรรมการจริยธรรมก่อนขยายการใช้งาน
โดยสรุป โครงการนำร่องที่ออกแบบอย่างเป็นระบบและมีตัวชี้วัดเชิงปริมาณที่ชัดเจน สามารถแสดงผลประโยชน์ทั้งด้านเวลา คุณภาพการดูแล และต้นทุนได้จริง แต่ต้องให้ความสำคัญกับคุณภาพข้อมูล การผสานเข้ากับการปฏิบัติงานจริง และการจัดการความเป็นส่วนตัวเป็นอันดับแรกเพื่อให้การขยายผลยั่งยืน
คู่มือเชิงปฏิบัติการ: แนวทางนำโซลูชัน AI ของอเมซอนไปใช้ในองค์กรการแพทย์
คู่มือเชิงปฏิบัติการ: แนวทางนำโซลูชัน AI ของอเมซอนไปใช้ในองค์กรการแพทย์
คู่มือนี้ออกแบบมาเป็นสเต็ปปฏิบัติสำหรับผู้บริหารด้านไอทีและหัวหน้าหน่วยงานคลินิกที่ต้องการวางแผนและดำเนินโครงการนำร่องเพื่อทดสอบโซลูชัน AI จากอเมซอน (เช่น Amazon HealthLake, Amazon Comprehend Medical, Amazon SageMaker, และบริการบริหารจัดการบน AWS) โดยมุ่งเน้นการประเมินความพร้อมของข้อมูล การเลือกกรณีใช้งาน การตั้งค่าเทคนิค การวัดผลผ่าน KPIs ที่ชัดเจน การจัดการการเปลี่ยนแปลงองค์กร และข้อพิจารณาด้านสัญญา/การเงิน เพื่อให้การนำไปใช้เป็นไปอย่างปลอดภัย มีประสิทธิภาพ และสามารถขยายผลได้จริง
ขั้นตอนปฏิบัติที่แนะนำ (สำรวจความต้องการ → เลือกกรณีใช้งาน → ทดลองนำร่อง → ขยายผล)
- 1. สำรวจความต้องการ (Assess)
- จัดประชุมผู้มีส่วนได้เสีย (คลินิก, แผนกไอที, ฝ่ายกฎหมาย/คอมพลายแอนซ์, ฝ่ายการเงิน) เพื่อระบุ pain points สำคัญ เช่น เวลารอการวินิจฉัย, งานเอกสารที่ใช้เวลา, ความแม่นยำการวินิจฉัยในบางโรค
- ทำแผนที่กระบวนการงาน (workflow mapping) และระบุจุดที่ AI สามารถเพิ่มมูลค่าได้ชัดเจน
- ประเมินทรัพยากรและข้อจำกัด เช่น งบประมาณ บุคลากร วิทยาการข้อมูล และเวลา
- 2. เลือกกรณีใช้งาน (Select use case)
- ใช้เกณฑ์คัดเลือก: มูลค่าทางคลินิกและการเงิน, ความเป็นไปได้ทางเทคนิค, ขนาดตัวอย่างข้อมูลที่เพียงพอ, ความเสี่ยงด้านกฎระเบียบ
- ตัวอย่างกรณีใช้งานที่เหมาะสมสำหรับโครงการนำร่อง: การสรุปอาการจากเอกสาร, การช่วยวินิจฉัยเบื้องต้นในภาพรังสี, การจำแนกข้อความเพื่อการวางแผนการรักษา, การติดตามความพึงพอใจผู้ป่วย
- 3. ทดลองนำร่อง (Pilot)
- กำหนดขอบเขต: ระบุหน่วยงาน (เช่น แผนกอายุรกรรมหรือรังสีวิทยา), ขนาดตัวอย่าง (จำนวนผู้ป่วย/รายการ), ระยะเวลา (โดยทั่วไป 8–16 สัปดาห์) และเกณฑ์ความสำเร็จ
- ออกแบบการทดลอง: ตั้ง baseline สำหรับ KPIs, ใช้วิธีการเปรียบเทียบ (เช่น A/B testing หรือ before-after), กำหนดการเก็บข้อมูลและเครื่องมือวัดผล
- ตั้งทีมโครงการข้ามสายงาน: ผู้เชี่ยวชาญทางการแพทย์, วิศวกรข้อมูล, สถาปนิกคลาวด์, เจ้าหน้าที่คอมพลายแอนซ์ และผู้แทนผู้ป่วย
- 4. ขยายผล (Scale)
- ประเมินผลการนำร่องตาม KPIs ที่กำหนด หากผ่านเกณฑ์ ให้จัดทำแผนขยายผลแบบเฟสตามความเสี่ยงและทรัพยากร
- จัดทำ Roadmap การฝึกอบรมเพิ่มเติมและการเปลี่ยนกระบวนการงาน (process reengineering) เพื่อรองรับการใช้งานระยะยาว
วางมาตรการทางเทคนิคเพื่อรองรับปริมาณงานที่เพิ่มขึ้น: ออกแบบสถาปัตยกรรมแบบ multi-region, auto-scaling, และการสำรองข้อมูล
การประเมินความพร้อมของข้อมูล (Data Readiness)
- ทำ Data inventory: ระบุแหล่งข้อมูล (EHR, PACS, LAB, ข้อมูลผู้ป่วยเชิงประชากร), รูปแบบ (โครงสร้าง/ไม่โครงสร้าง), ปริมาณ และคุณภาพของข้อมูล
- ประเมินคุณภาพข้อมูล: ตรวจหาช่องว่าง, ความไม่สมบูรณ์, ข้อมูลผิดพลาด และ bias ที่อาจกระทบต่อโมเดล
- ตั้งมาตรการ Data governance: นโยบายการเข้าถึงข้อมูล, การทำ pseudonymization/anonymization, การจัดเก็บ log ของการเข้าถึงข้อมูล และกระบวนการอนุญาต (consent management) ตามกฎหมายที่เกี่ยวข้อง
- ทดสอบการเชื่อมต่อและการส่งข้อมูลกับบริการอเมซอน: ใช้ API/ETL pipeline และตรวจสอบ latency, throughput และการเข้ารหัสข้อมูลทั้งขณะส่งและขณะพัก (in-transit, at-rest)
KPIs สำคัญที่ควรวัด (และวิธีการวัด)
- Time savings: วัดเป็นนาที/เคส หรือ % ลดเวลาต่อขั้นตอน เช่น เวลาเฉลี่ยในการสรุปผลตรวจจาก 48 ชม. เหลือ 24 ชม. (วิธีวัด: timestamp-based logging ก่อนและหลัง)
- Diagnostic accuracy: ความไว (sensitivity), ความจำเพาะ (specificity), F1-score หรือ AUC สำหรับงานวินิจฉัย (วิธีวัด: เปรียบเทียบกับ gold standard และการตรวจสอบโดยผู้เชี่ยวชาญ)
- Patient satisfaction: คะแนน NPS หรือแบบสอบถามความพึงพอใจก่อนและหลังนำ AI มาใช้ (วิธีวัด: survey sampling, response rate, และ qualitative feedback)
- Cost impact: ลดต้นทุนต่อเคสหรือ ROI ระยะสั้น/ยาว (วิธีคำนวณ: TCO ของโครงการ vs. ค่าแรงที่ลดลง/ประหยัดอุปกรณ์/การลดการส่งต่อผู้ป่วยผิดพลาด)
- ข้อเสนอแนะ: กำหนด baseline ชัดเจน, ตั้งเป้าหมายรวม (เช่น ลดเวลา 30% ใน 3 เดือน, เพิ่มความแม่นยำ 10% ในการคัดกรอง) และกำหนดระยะเวลาสำหรับประเมินผล
การตั้งค่าเชิงเทคนิคและสถาปัตยกรรม
- ออกแบบสถาปัตยกรรมคลาวด์อย่างปลอดภัย: ใช้ VPC, IAM roles, AWS KMS สำหรับการเข้ารหัส, และ AWS CloudTrail/CloudWatch สำหรับการมอนิเตอร์และ auditing
- พิจารณาโซลูชันแบบ hybrid หากข้อมูลต้องอยู่ภายในองค์กร: ใช้ AWS Direct Connect, Storage Gateway หรือการประมวลผลที่ขอบเครือข่าย (edge computing)
- กำหนด CI/CD pipeline สำหรับโมเดล (model training → validation → deployment) พร้อมระบบ versioning ของโมเดลและข้อมูล (model registry และ data lineage)
- เตรียมแผนการสำรองและกู้คืน (backup & DR) และทดสอบแผนอย่างน้อยปีละครั้ง
การจัดการ Change Management และการฝึกอบรมบุคลากร
- ตั้ง Governance Board ประกอบด้วยผู้บริหารคลินิก, หัวหน้าไอที, เจ้าหน้าที่คอมพลายแอนซ์ และตัวแทนผู้ใช้งาน เพื่อกำกับนโยบาย การอนุมัติ และการประเมินความเสี่ยง
- จัดแผนการสื่อสาร: ระบุผู้มีส่วนได้เสีย ส่งสารอย่างสม่ำเสมอเกี่ยวกับวัตถุประสงค์ ผลลัพธ์ที่คาดหวัง และแผนการฝึกอบรม
- ออกแบบโปรแกรมฝึกอบรมตามบทบาท: ผู้ใช้งานหน้าเคส (clinical workflow), วิศวกรซัพพอร์ต, ทีมวิเคราะห์ข้อมูล รวมถึงการฝึกอบรมเรื่องการตีความผลลัพธ์ของ AI และการใช้ AI อย่างมีจริยธรรม
- มีแผนการรองรับการต่อต้านการเปลี่ยนแปลง: workshop แสดงผลลัพธ์จริง, pilot champions, และกลไก feedback loop เพื่อปรับปรุงระบบตามความคิดเห็นผู้ใช้
ข้อควรระวังด้านสัญญา การรักษาความปลอดภัย และการเงิน
- สัญญา (Contract / SLA):
- ระบุขอบเขตการให้บริการ, SLA ด้านความพร้อมใช้งาน (uptime), SLA ด้านการตอบสนองเมื่อเกิดเหตุ, และ KPI ที่ผู้ขายต้องรับผิดชอบ
- ระบุเรื่องความเป็นเจ้าของข้อมูล (data ownership), สิทธิ์ในการใช้งานโมเดล/ผลลัพธ์ และข้อกำหนดเมื่อยุติสัญญา (data export / secure deletion)
- รวมข้อกำหนดด้านความรับผิดชอบต่อความเสียหายทางการแพทย์ (liability) และการประกันภัย (indemnification)
- การรักษาความปลอดภัยและคอมพลายแอนซ์:
- ปฏิบัติตามกฎระเบียบที่เกี่ยวข้อง เช่น HIPAA, GDPR, PDPA หรือข้อบังคับท้องถิ่น โดยตรวจสอบ requirement ของแต่ละประเทศ/รัฐ
- จัดทำ Threat model และ Penetration testing, รวมถึงการตรวจสอบช่องโหว่อย่างสม่ำเสมอ
- วางแผนด้าน incident response และ breach notification โดยมีขั้นตอนชัดเจนสำหรับการแจ้งผู้ป่วยและหน่วยงานกำกับ
- การเงินและการจัดซื้อ:
- คำนวณ TCO (รวมค่าใช้จ่ายคลาวด์, การพัฒนา, การฝึกอบรม, การบำรุงรักษา และค่าธรรมเนียมลิขสิทธิ์) และตั้งสมมติฐาน ROI ที่ชัดเจน
- พิจารณารูปแบบการคิดค่าบริการ: pay-as-you-go vs. subscription vs. enterprise license และผลกระทบต่องบประมาณประจำปี
- รวมข้อกำหนดเรื่อง exit strategy และการย้ายข้อมูล (data portability) เพื่อหลีกเลี่ยง vendor lock-in
ตัวอย่างแผนงานนำร่อง (ตัวอย่างเชิงปฏิบัติ)
- สัปดาห์ 0–2: ตั้งทีมโครงการ, รวบรวมผู้มีส่วนได้เสีย, ทำ Data inventory
- สัปดาห์ 3–6: เตรียมสภาพแวดล้อมเทคนิค, การเชื่อมต่อข้อมูล และการทำ pseudonymization
- สัปดาห์ 7–14: รัน pilot (ตัวอย่างข้อมูล 500–2,000 เคส ขึ้นกับกรณีใช้งาน), เก็บ baseline และวัด KPIs รายสัปดาห์
- สัปดาห์ 15–18: วิเคราะห์ผล, ประชุม Governance Board เพื่อตัดสินใจขยายผล หรือปรับปรุงโมเดล/กระบวนการ
Checklist สุดท้ายก่อนเริ่มโครงการนำร่อง
- มี governance และทีมข้ามสายงานที่ชัดเจน
- กำหนด KPIs พร้อม baseline และเกณฑ์ความสำเร็จ
- ตรวจสอบความพร้อมของข้อมูลและมาตรการคอมพลายแอนซ์
- สถาปัตยกรรมเทคนิคที่รองรับความปลอดภัยและความพร้อมใช้งาน
- สัญญาที่คุ้มครองเรื่อง data ownership, SLA, liability และ exit terms
- แผนการฝึกอบรมและการสื่อสารเพื่อจัดการการเปลี่ยนแปลง
การผสานโซลูชัน AI ของอเมซอนเข้ากับระบบการดูแลสุขภาพต้องการการวางแผนเชิงกลยุทธ์และการปฏิบัติการที่รัดกุม โดยการเริ่มจากโครงการนำร่องที่ออกแบบมาอย่างดีและมีการวัดผลผ่าน KPIs ที่ชัดเจน จะช่วยให้ผู้บริหารสามารถตัดสินใจได้อย่างมั่นใจเมื่อต้องขยายผลสู่องค์กรในวงกว้าง
บทสรุป
การขยายตัวของอเมซอนเข้าสู่ระบบการดูแลสุขภาพเป็นโอกาสเชิงนวัตกรรมที่จะนำเทคโนโลยี AI, บริการคลาวด์ และโมเดลซัพพลายเชนมาช่วยยกระดับการดูแลผู้ป่วยและประสิทธิภาพของแพทย์ (ตัวอย่างเช่น Amazon Care, Amazon Pharmacy และบริการด้านข้อมูลสุขภาพใน AWS) แต่การนำเสนอคุณค่าเหล่านี้มาพร้อมความเสี่ยงด้านข้อมูลและข้อกำกับดูแลที่ต้องบริหารจัดการอย่างเข้มงวด ทั้งในระดับมาตรฐานความเป็นส่วนตัว (เช่น HIPAA ในสหรัฐฯ และ พ.ร.บ.คุ้มครองข้อมูลส่วนบุคคล/PDPA ในหลายประเทศ) การรักษาความปลอดภัยของข้อมูล การจัดทำบันทึกตรวจสอบ และความโปร่งใสของโมเดล AI
สำหรับหน่วยงานการแพทย์ ควรเริ่มด้วยโครงการนำร่องที่มีขอบเขตชัดเจน กำหนด KPIs ที่วัดผลได้ (เช่น ลดเวลางานด้านเอกสารของแพทย์, เพิ่มความแม่นยำในการวินิจฉัย, ปรับปรุงคะแนนความพึงพอใจของผู้ป่วย, ลดค่าใช้จ่ายต่อผู้ป่วย) และวางแผนบริหารการเปลี่ยนแปลงที่รวมการฝึกอบรม เจ้าหน้าที่ดูแลข้อมูล นโยบายการกำกับดูแล และแผนสำรองหากระบบล้มเหลว การประเมินทางคลินิกและการปฏิบัติตามกฎระเบียบควรทำอย่างต่อเนื่องก่อนตัดสินใจขยายการใช้งานเชิงพาณิชย์
มุมมองอนาคตชี้ว่า การมีผู้เล่นรายใหญ่อย่างอเมซอนจะเร่งการนำ AI เข้าสู่การแพทย์ ทั้งทางบวกคือการเพิ่มการเข้าถึงบริการ ผลลัพธ์การรักษาที่ดีขึ้น และระบบเทเลเฮลธ์ที่เชื่อมต่อมากขึ้น แต่ก็มีความเป็นไปได้ของการตรวจสอบจากหน่วยงานกำกับ การต่อสู้ด้านมาตรฐานการทำงานร่วมกัน (เช่น FHIR) และแรงกดดันด้านจริยธรรม การวางกรอบทดลองที่รัดกุมและการกำกับดูแลเชิงรุกจึงเป็นกุญแจสำคัญในการเก็บเกี่ยวประโยชน์จากนวัตกรรมโดยไม่ประมาทความเสี่ยงทางข้อมูลและกฎระเบียบ
📰 แหล่งอ้างอิง: Bloomberg




